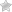РЕКОМЕНДУЕМ
Больше никаких бронхитов, мокроты и кашля! Наши читатели для лечения бронхитов уже используют метод Екатерины Толбузиной. Читать далее…
Узнаем бронхит по кашлю
Бронхит бывает двух типов: острый и хронический. Острый бронхит — диффузное воспаление бронхов, которое остро начинается, но при правильном лечении проходит за 3-4 недели. Это относительно короткое, чаще инфекционное воспаление. Дополнительные симптомы, кроме слабости, недомогания, высокой температуры и жесткого дыхания, это еще сухие хрипы и сухой кашель, постепенно переходящий во влажный, гнойная мокрота при кашле. Если человек никогда еще не болел воспалением легких, то в 95% у него вирусная инфекция. Такой острый бронхит, как правило, антибиотиками не лечится, т. к. они будут только мешать защитным механизмам организма. При крепкой иммунной системе он проходит быстро. Но при затяжном характере или при неправильном лечении острый бронхит переходит в хронический.
Причиной острого бронхита в 90% случаев я является вирусная инфекция, а в 10% — бактериальная.
- Чаще всего заболевание возникает как осложнение при гриппе или ОРВИ.
- Плохая погода и переохлаждение, особенно зимой, повышают риск заболевания. В этот период к нему особенно склонны маленькие дети и пожилые люди.
- Переутомление и контакт с больным во время эпидемии дает толчок к началу заболевания.
- Курение также способствует развитию болезни.
- Слабый иммунитет.
- При всех равных условиях, больше подвержены риску заболеть люди, страдающие бронхиальной астмой или другими заболеваниями легких. У них высока вероятность развития хронического бронхита.
Основной причиной острого бронхита у взрослых является инфицирование бактериями, вирусами, а также грибками. Патогенная микрофлора передаётся от больного к здоровому человеку воздушно-капельным путём (во время кашля, чихания, разговора). К развитию бронхита приводят простудно-инфекционные заболевания (ангина, ОРВИ, грипп). Наиболее часто они появляются в холодное время года.
Раздражение и последующее воспаление в бронхах также могут быть вызваны веществами-аллергенами (шерсть животных, пыльца растений, пыль и др.). Причиной болезни могут стать вредные условия труда (например, воздействие вдыхаемых химических веществ). Бронхит является заразным только тогда, если он был вызван патогенной микрофлорой.
Симптомы
Начальные симптомы схожи с ОРЗ. К ним относятся:
- насморк,
- боли в горле,
- жжение за грудиной.
Температура поднимается до 39 ºС. Основной симптом острого бронхита – кашель. Сначала он сухой, мокроты выделяется немного. По мере развития болезни кашель усиливается, появляются боль за грудиной, одышка.
Через 2-3 дня общие симптомы бронхита становятся менее выраженными. Повышенная температура, как правило, держится 2-5 дн. Кашель становится влажным, он сопровождается выделением мокроты слизисто-гнойного характера.
Лечение
Острый бронхит требует обращения к врачу. При несвоевременной либо некачественной терапии болезнь может стать хронической либо вызвать осложнения (воспаление лёгких, плеврит и др.). Лечить острый бронхит у взрослых допускается в домашних условиях. Госпитализация в стационар необходима, если наблюдается такой симптом, как дыхательная недостаточность. Терапия зависит от причины болезни, тяжести течения, индивидуальных особенностей.
При остром бронхите нужен постельный режим (на 2-3 дня). Показано обильное питьё (до 2-3 л в сутки). Подойдут морсы, соки, чай, кисель. Пища должна содержать достаточное количество витаминов и белков. Рекомендуется увеличить количество фруктов, овощей.
Острый бронхит лечится такими основными методами как: мед препараты, ингаляции, постельный режим, массаж.
Лекарственные препараты
Самое неудобное в болезни — это кашель. Сначала это сухой, раздирающий кашель, который переходит в мокрый. Лечение кашля — основная задача при бронхите.
При сухом кашле для облегчения состояния помогут средства, подавляющие его. Синекод, Стоптусин, Бронхикум, Трайфед используются для пресекания надсадного сухого кашля. Но не следует применять их при мокром кашле.
И лишь только после появления мокроты для ее разжижения и быстрого удаления необходимо принимать такие препараты как АЦЦ, Лазолван, Амброксол, Амбробене.
Для облегчения отхождения мокроты, устранения одышки используются бронхорасширяющие лекарства («Сальбутамол», «Беродуал», «Эуфиллин»)
Если причиной бронхита стали вирусы, используются противовирусные средства (препараты интерферона). При температуре выше 38 ºС необходимы жаропонижающие препараты («Нурофен», «Парацетамол»).
Ингаляция
В домашних условиях можно использовать рецепт для ингаляции:
- В 500 мл теплой воды хорошо развести соду (1 ч.ложка) и соль (1 ч. ложке). Добавить 1 капельку бальзама “Звездочка” и 10 капель любого масла: эвкалиптового, соснового, мятного или анисового.
Массаж
Лечение массажем всегда быстро и эффективно помогало при различных заболеваниях. Однако, применение массажа возможно только при отсутствии температуры. Массаж можно делать самостоятельно, при помощи массажера, или аппликатора Кузнецова. При улучшении состояния, когда болезнь идет на спад и кашель становиться редким, можно заняться любой дыхательной гимнастикой.
Обильное питье
Пить во время болезни надо любые теплые напитки и как можно чаще, ведь обильное питье — это то же лечение. Кофе и крепкий чай — единственное, от чего стоит отказаться в период болезни.
Гораздо полезнее, если питье будет с витаминами: чай ромашковый, мятный, липовый, малиновый, отвар из шиповника или горячее молоко с медом.
В аптеках еще продаются готовые грудные сборы, но их можно приготовить и самим.
Чай домашний для обильного питья:
Взять малину, листья мать-и-мачехи, душицу обыкновенную (пропорции 1:1:1). 1 ст. ложку смеси заварить в 1 ст. кипятка. Настаивается отвар 20 минут. Готовый напиток пить горячим.
Советы народной медицины
Острый бронхит лечился в домашних условиях задолго до появления лекарств. Народное лечение, прошедшее проверку временем, поможет и сейчас. А применение его вместе с антибиотиками (если они необходимы), значительно ускорит процесс выздоровления.
Острый бронхит можно лечить средствами народной медицины, если течение болезни относительно лёгкое. В дополнение обязательно надо использовать физиопроцедуры (ингаляции, банки, горчичники), принимать отхаркивающие и муколитические средства. Хорошо устраняет воспаление в бронхах настой из сосновых почек. Состав средства:
- почки сосны — 5 стол. л.,
- вода — 1 л.
Вскипятите воду, залейте сырьё и оставьте на сутки. Храните настой в холодильнике. Употребляйте средство утром по 1/3 ст. (до еды).
При остром бронхите можно приготовить отвар из подорожника, мать-и-мачехи. Состав:
- сухой сбор — 2 стол. л.,
- вода — 1,5 л.
Залейте сырье водой и вскипятите. Принимайте по 0,5 ст. трижды в день в течение 30 дн.
Эффективным отхаркивающим средством является настойка корня солодки. Состав:
- 100 г корня,
- 0,5 л водки.
Натрите корень солодки на тёрке, залейте водкой и оставьте на неделю. Принимать настойку надо 1 раз в сутки – утром, после завтрака. Количество капель средства для лечения кашля равняется количеству лет больного. Курс приёма — не меньше 3-х нед.
Лечить кашель можно с помощью сбора из ромашки, корня солодки, мать-и-мачехи. Для настоя потребуется:
- сырьё — 5 стол. л.,
- вода — 1 л,
- мёд — 3 чайн. л.
Залейте сырьё водой, кипятите на медленном огне в течение часа. Затем добавьте мёд и дайте настояться. Принимайте средство трижды в сутки (после еды). Длительность терапии – 21 день.
Для лечения бронхита можно купить готовые грудные сборы. Когда температура спадёт, делайте согревающие компрессы. Хорошо помогают тёплые лепёшки из картофеля. Сварите картошку в кожуре, растолките её (не очищая), добавьте немного подсолнечного масла и сформируйте лепёшки. Прикладывайте их на грудь/спину в области бронхов. Такую процедуру лучше выполнять на ночь.
Включайте в рацион чеснок, это отличное противомикробное средство, природный антибиотик. В день достаточно съедать 1-2 зубчика (после еды). Хорошее антибактериальное действие оказывает настой, приготовленный по следующему рецепту. Понадобятся следующие ингредиенты:
- чеснок — 3 головки,
- мёд — 2 стол. л.,
- вода — 1 л.
Почистите и измельчите чеснок, поместите его в стеклянную банку. Залейте водой, добавьте мёд и оставьте настаиваться. Настой надо принимать до еды по 1 стол. л.
Чтобы остановить приступ кашля, выпейте горячий чай с молоком и малиной. Можно употреблять горячее молоко с боржоми (в соотношении 1:1). Перед применением рецептов народной медицины рекомендуется проконсультироваться с врачом.
Когда поможет только врач
К сожалению, не всегда острый бронхит можно вылечить самостоятельно. Когда появляются симптомы бронхита: кашель, недомогание, температура больной должен проконсультироваться с врачом, который назначить соответствующее лечение.
При соблюдении всех врачебных рекомендаций симптомы бронхита исчезнут через 3-7 дней. Кашель длится, как правило, 2-3 нед. Эффективность лечения значительно повысится при отказе от курения.
Когда необходимо обратиться к врачу:
- для постановки правильного диагноза на основании анализов и рентгена;
- для назначения антибиотиков в зависимости от типа заболевания;
- если предыдущий бронхит лечился самостоятельно, но он повторился раньше чем через год;
- если при лечении кашель сохраняется, а общее самочувствие не улучшается;
- если при кашле появляется мокрота зеленоватого цвета или с прожилками крови (это могут быть симптомы воспаления легких).
Применение антибиотиков
Хоть острый бронхит и лечится чаще всего без антибиотиков, но их применение необходимо если:
- заболевание носит бактериальный характер
- слабый иммунитет не может справиться сам
- острый бронхит переходит в стадию хронического.
Важное дополнение: начинать лечение антибиотиками следует только по назначению врача, т. к. разный вид бронхита лечится своей группой антибиотиков. Категорически запрещается нарушать дозы приема лекарств.
Необходимость в дополнительном назначении антибиотиков возникает при угрозе присоединения бактериальной инфекции, развитии осложнений. Симптомы в этих случаях такие: температура держится свыше 3 дней или она повышается через несколько дней от начала болезни, несмотря на лечение.
| Название | Дозировка | Способ применения | Примечание |
| Амоксициллин | по 0,5г 3 раза в сутки при тяжелой форме — по 1г 3 раза в сутки |
интервал между приемами 8 ч | противопоказан при чувствительности к пенициллинам |
| Аугментин | 1 таблетке (0,375 г) 3 раза в день при тяжелой форме — 1 таб. по 0,625 г или 2 таб. по 0,375 г 3 раза в день | интервал применения — каждые 6 ч | |
| Левофлоксацин | по 0,5-0,25 г 1 раз в сутки, курс лечения – от 7 до 14 дней |
между приемами пищи или перед едой суточную дозу иногда делят на 2 приема таблетки нельзя разжевывать, запивать 0,5-1 ст. воды. | противопоказано до 18 лет |
| Макропен | суточная доза — 1.6 г делится на 3 приема | курс терапии не превышает 1 – 1,5 недели. | |
| Оспамокс | разовая доза — 250-500 мг | время между приемами 8 ч | осторожное применение у пациентов, склонных к аллергии |
| Офлоксацин | по 0,2 г (1 таб.) 2 раза в день при тяжелой форме — 0,3-0,4 г в день | таблетки запить водой не разжевывая их применять до/после еды | ограничение по возрасту (до 15 лет), беременным |
| Сумамед | по 500 мг 1 раз в день принимать 3 дня | за 1 ч до еды/после еды через 2 ч | противопоказан кормящим и беременным |
| Флемоксин салютаб | по 500-750 мг 2 раза в сутки или по 375-500 мг 3 раза в сутки | принимать до/после/во время еды | |
| Цефтриаксон | 0,5 г растворить в 2 мл воды,1 г — в 3,5 мл воды. | применяют внутримышечно | использовать только свежеприготовлен ные растворы противопоказан беременным и кормящим |
Как избежать бронхита
Всем известно, что лучше не допустить заболевание, чем потом его лечить.
Выполнение простых правил поможет не заболеть.
- отказ от курения;
- не контактировать с больными людьми;
- при работе с химикатами надевать специальную маску;
- избегать переохлаждения;
- проводить своевременное лечение болезней уха, горла, носа;
- вести здоровый образ жизни — дыхательная гимнастика, закаливание, часты прогулки на свежем воздухе;
- больным с бронхиальной астмы или дыхательной аллергии меры профилактики подскажет лечащий врач.
Если болезнь все равно проявилась, не дайте ей шанса заразить окружающих вас людей. Для этого при кашле прикрывайте рот и всегда пользуйтесь индивидуальной посудой.
- Вас систематически мучает кашель с мокротой?
- А еще эта одышка, недомогание и усталость…
- Поэтому Вы со страхом ждете приближения осенне-зимнего периода с его эпидемиями…
- С его холодами, сквозняками и сыростью…
- Потому что ингаляции, горчичники и лекарства не сильно эффективны в Вашем случае…
- И сейчас Вы готовы воспользоваться любой возможностью…
Эффективно средство от бронхита существует. Перейдите по ссылке и узнайте, как рекомендует лечить бронхит врач-пульмонолог Екатерина Толбузина…
Источник: https://bronhitus.ru/ostryi/simptomyi-i-lechenie-ostrogo-bronhita.html
Рекомендации при остром и хроническом бронхите
Бронхит – это одно из самых распространенных заболеваний нижних отделов дыхательной системы, которое встречается как у детей, так и у взрослых. Он может возникать вследствие действия таких факторов, как аллергены, физико-химические воздействия, бактериальная, грибковая или вирусная инфекция.
У взрослых различают 2 основные формы – острый и хронический. В среднем острый бронхит длится около 3 недель, а хронический – не менее 3 месяцев в течение года и минимум 2 года подряд.
У детей выделяется еще одна форма – рецидивирующий бронхит (это тот же самый острый бронхит, но повторяющийся на протяжении года 3 и более раз).
Если воспаление сопровождается сужением просвета бронхов, то говорят об обструктивном бронхите.
Рекомендации при остром бронхите
Если вы заболели острым бронхитом, то для скорейшего выздоровления и для предотвращения перехода болезни в хроническую форму следует придерживаться следующих рекомендаций специалистов:
- В дни повышения температуры соблюдайте постельный или полупостельный режим.
- Пейте достаточное количество жидкости (не менее 2 литров в сутки). Она облегчит очищение бронхов от мокроты, потому что сделает ее более жидкой, а также поможет выведению токсических веществ из организма, образующихся в результате болезни.
- Если воздух в помещении слишком сухой, позаботьтесь о его увлажнении: развешивайте мокрые простыни, включите увлажнитель. Особенно это важно зимой во время отопительного сезона и летом, когда жара, так как сухой воздух усиливает кашель.
- По мере улучшения состояния начинайте делать дыхательные упражнения, чаще проветривайте комнату, больше бывайте на свежем воздухе.
- В случае обструктивного бронхита обязательно исключите контакт с аллергенами, чаще делайте влажную уборку, которая поможет избавиться от пыли.
- Если это не противопоказано врачом, то после того как температура нормализовалась, можно делать массаж спины, особенно дренажный, ставить горчичники, растирать область грудной клетки согревающими мазями. Улучшить кровообращение и ускорить выздоровление помогают даже такие простые процедуры, как горячая ножная ванна, в которую можно добавить горчичный порошок.
- Для смягчения кашля будут полезны обычные паровые ингаляции с содой и отварами противовоспалительных трав.
- Для улучшения отхождения мокроты пейте молоко с медом, чай с малиной, чабрецом, душицей, шалфеем, щелочные минеральные воды.
- Позаботьтесь, чтобы в дни болезни диета была обогащена витаминами и белками – ешьте свежие фрукты, лук, чеснок, нежирное мясо, кисломолочные продукты, пейте фруктовые и овощные соки.
- Принимайте назначенные доктором средства.
Как правило, при лечении острого бронхита врач рекомендуют препараты следующих групп:
- Разжижающие мокроту и улучшающие ее отхождение – например, Амброксол, АЦЦ, Мукалтин, корень солодки, алтея.
- В случае явлений обструкции – Сальбутамол, Эуфиллин, Теофедрин, противоаллергические препараты.
- Укрепляющие иммунитет и помогающие бороться с вирусной инфекцией – Гропринозин, витамины, препараты на основе интерферона, элеутерококка, эхинацеи и др.
- В первые дни, если изнуряет сухой и непродуктивный кашель, также назначаются противокашлевые средства. Однако в дни их приема нельзя пользоваться отхаркивающими препаратами.
- При значительном повышении температуры показаны жаропонижающие и противовоспалительные препараты – например, Парацетамол, Нурофен, Мелоксикам.
- Если возникла вторая волна температуры или мокрота приобрела гнойный характер, то к лечению добавляются антибиотики. Для лечения острого бронхита наиболее часто используются защищенные клавулановой кислотой амоксициллины – Аугментин, Амоксиклав, цефалоспорины, макролиды (Азитромицин, Кларитромицин).
- Если кашель продолжается более 3 недель, то необходимо обязательно сделать рентгенографию и проконсультироваться у пульмонолога.
Рекомендации при хроническом и рецидивирующем бронхите
При рецидивирующем или хроническом бронхите выполнение рекомендаций специалистов позволяет снизить частоту обострений болезни, а также в большинстве случаев предотвратить возникновение таких болезней, как рак легких, бронхиальная астма инфекционно-аллергической природы, прогрессирование дыхательной недостаточности.
- Полностью откажитесь от курения, включая пассивное вдыхание табачного дыма.
- Не употребляйте алкоголь.
- Ежегодно проходите профилактические осмотры у врача, флюорографию органов грудной клетки, ЭКГ, сдавайте общий анализ крови, анализы мокроты, в том числе на наличие микобактерий туберкулеза, а при обструктивном бронхите делайте еще и спирографию.
- Укрепляйте иммунитет, ведя здоровый образ жизни, занимайтесь лечебной физкультурой, дыхательными упражнениями, закаляйтесь, а в осенне-весенний период принимайте адаптогены – препараты на основе эхинацеи, женьшеня, элеутерококка. Если бронхит имеет бактериальную природу, то рекомендуется пройти полный курс терапии Бронхомуналом или ИРС-19.
- При обструктивном бронхите очень важно избегать работ, которые связаны с вдыханием любых химических паров или пыли, содержащей частички кремния, угля и т. п. Также избегайте находиться в душных, непроветриваемых помещениях. Следите за тем, чтобы ежедневно поступало достаточное количество витамина С.
- Вне обострения показано санаторно-курортное лечение.
Во время обострения хронического или рецидивирующего бронхита рекомендации соответствуют таковым при лечении острой формы заболевания. Кроме этого, широко используют введение препаратов с помощью небулайзера, а также санацию бронхиального дерева с помощью бронхоскопа.
Источник: http://ingalin.ru/bronxit/rekomendacii.html
Острый бронхит
Острый бронхит – форма диффузного воспаления бронхиального дерева, характеризующаяся повышенной бронхиальной секрецией и нарушением проходимости бронхов. Для острого бронхита характерно резкое начало, респираторные симптомы (насморк, першение в горле, приступообразный кашель с мокротой, боль в груди, одышка, бронхоспазм) и симптомы интоксикации (подъем температуры, головная боль, слабость). В диагностике острого бронхита помогают данные физикального осмотра, рентгенография легких, лабораторные исследования, функциональные тесты, ЭКГ, бронхоскопия. Лечение острого бронхита комплексное консервативное; включает противовирусные, антибактериальные, жаропонижающие, антигистаминные, муколитические, отхаркивающие и спазмолитические препараты, НПВС, глюкокортикоиды, физиотерапию.
Острый бронхит — широко распространенное заболевание органов дыхания; может развиваться как самостоятельный процесс, когда воспаление ограничено бронхами (первичный бронхит), или осложнять другую имеющуюся патологию (вторичный бронхит).
По уровню поражения нижних дыхательных путей острые бронхиты разделяют на: трахеобронхиты, бронхиты с преимущественным поражением бронхов среднего калибра, бронхиолиты.
Почти все острые бронхиты относятся к воспалительным процессам диффузного характера; реже они бывают сегментарными (обычно как составляющая другого острого локального воспалительного процесса).
По характеру воспалительного экссудата выделяют катаральные, слизистые, гнойные острые бронхиты. Большинство острых бронхитов носит катаральный характер, гнойные формы заболевания встречаются редко, как правило, при сочетании вирусной и стрептококковой инфекции.
При остром бронхите воспалительный процесс может затрагивать только слизистую оболочку бронхов, в случае же тяжелого течения — поражать более глубокие ткани: подслизистый и мышечный слои.
Патологические изменения бронхиальной стенки при остром бронхите характеризуются отеком и гиперемией слизистой оболочки, выраженной инфильтрацией подслизистого слоя с гипертрофией слизисто-белковых желез, увеличением количества бокаловидных клеток, дегенерацией и снижением барьерной функции ресничного эпителия.
На внутренней поверхности бронхов отмечается серозный, слизистый или слизисто-гнойный экссудат. Повышенная секреция слизи при остром бронхите приводит к нарушению проходимости мелких бронхов и бронхиол.
Острый бронхит
В зависимости от этиологического фактора выделяют острые бронхиты инфекционного, неинфекционного, смешанного и неизвестного генеза.
Ведущим механизмом развития острого бронхита является инфекция: возбудителями выступают вирусы (ОРВИ, гриппа и парагриппа, кори, краснухи), реже – бактерии (пневмококк, стафилококк, микоплазмы, хламидии, представители тифопаратифозной группы). Инфекционные агенты могут попадать в бронхи воздушным, гематогенным и лимфогенным путями.
Значимую роль в этиологии острого бронхита играет респираторно-синцитиальная вирусная инфекция, которая в большинстве случаев сопровождается поражением бронхиального дерева. Первичные острые бактериальные бронхиты встречаются нечасто, обычно происходит наслоение вторичной бактериальной инфекции на вирусную вследствие активации условно-патогенной микрофлоры верхних дыхательных путей.
Причиной неинфекционных острых бронхитов становятся физические и химические факторы (пыль, дым, холодный или горячий сухой воздух, хлор, аммиак, сероводород, пары кислот и щелочей).
Кроме того, острый бронхит может развиваться при сочетании инфекции и действия физико-химических раздражителей.
Острые аллергические бронхиты возникают, как правило, у генетически предрасположенных к аллергическим реакциям пациентов.
Факторами, снижающими общую и местную резистентность организма и способствующими возникновению острого бронхита, являются частые переохлаждения, вредные условия труда, курение и алкоголизм, очаги хронической инфекции в носоглотке и нарушение носового дыхания, застойные явления в малом круге кровообращения, перенесенные тяжелые заболевания, нерациональное питание. Острый бронхит чаще наблюдается в детском и пожилом возрасте.
Воспалительный процесс при остром бронхите вирусной этиологии начинается обычно в верхних дыхательных путях: носоглотке, миндалинах, постепенно распространяясь на гортань, трахею, и далее на бронхи. Активация условно-патогенной микрофлоры отягощает катаральные и инфильтративные изменения слизистой оболочки бронхов, обуславливая затяжное течение или осложнения острого бронхита.
Особенности клинической картины острого бронхита зависят от причинного фактора, характера, распространенности и степени выраженности патологических изменений, уровня поражения бронхиального дерева, тяжести течения воспалительного процесса.
Для заболевания характерно острое начало с признаками поражения верхних и нижних дыхательных путей, интоксикацией. Острому бронхиту инфекционной этиологии предшествуют симптомы ОРВИ — заложенность носа, насморк, першение и боль в горле, осиплость голоса.
Развитие общей интоксикации при остром бронхите проявляется ознобом, повышением температуры тела до субфебрильных значений, слабостью, быстрой утомляемостью, головной болью, потливостью, болью в мышцах спины и конечностей. При легком течении острого бронхита температурной реакции может не быть.
Острый бронхит, вызванный возбудителями кори, краснухи и коклюша сопровождается симптомами, характерными для основного заболевания.
Ведущим симптомом острого бронхита является сухой болезненный кашель, который появляется с самого начала и держится на протяжении всего заболевания. Кашель – приступообразный, грубый и звучный, иногда «лающий», усиливающий чувство саднения и жжения за грудиной.
Вследствие перенапряжения грудных мышц и спастического сокращения диафрагмы при надсадном кашле появляются боли в нижнем отделе грудной клетки и брюшной стенке.
Кашель сопровождается отделением сначала скудной и вязкой мокроты, затем характер мокроты постепенно меняется: она становится менее вязкой и легче отходит, может иметь слизисто-гнойный характер.
Тяжелое и затяжное течение острого бронхита наблюдается при переходе воспалительного процесса с бронхов на бронхиолы, когда резкое сужение или даже закрытие бронхиолярного просвета приводит к развитию тяжелого обструктивного синдрома, нарушению газообмена и кровообращения.
При присоединении к острому бронхиту бронхиолита состояние больного внезапно ухудшается: отмечается лихорадка, бледность кожи, цианоз, резкая одышка (40 и более дыханий в мин.
), мучительный кашель со скудной слизистой мокротой, сначала возбуждение и беспокойство, затем симптомы гиперкапнии (вялость, сонливость) и сердечно-сосудистой недостаточности (снижение АД и тахикардия).
Для острого аллергического бронхита характерна связь заболевания с воздействием аллергена, выраженный обструктивный синдром с приступообразным кашлем, выделением светлой стекловидной мокроты. Развитие острого бронхита, вызванного вдыханием токсических газов, сопровождается стеснением в груди, лариногоспазмом, удушьем и мучительным кашлем.
Диагноз острого бронхита ставится терапевтом или пульмонологом на основании клинических проявлений, а также данных лабораторных и инструментальных исследований. При обследовании пациента необходимо учитывать, что острый бронхит может быть проявлением различных инфекционных заболеваний (кори, коклюша и др.).
Аускультативные данные при остром бронхите характеризуются жестким дыханием по обструктивному типу, рассеянными сухими хрипами.
При накоплении в бронхах жидкого секрета могут выслушиваться влажные мелкопузырчатые хрипы, исчезающие после энергичного откашливания мокроты.
При остром аллергическом бронхите наблюдается отсутствие слизисто-гнойной и гнойной мокроты, склонность к аллергическим реакциям в анамнезе.
С целью диагностики острого бронхита выполняют общий, биохимический и иммунологический анализы крови, общий анализ мочи, рентгенографию легких, бронхоскопию, исследование функции внешнего дыхания (спирометрию, пикфлоуметрию), ЭКГ и ЭХОКГ, посев мокроты на микрофлору.
Функциональные параметры внешнего дыхания при остром бронхите показывают нарушение легочной вентиляции по обструктивному типу.
Изменения картины крови включают нейтрофильный лейкоцитоз, ускорение СОЭ; а в случае аллергического генеза заболевания – повышение количества эозинофилов.
Рентгенологическое исследование в случае острого бронхита вирусной этиологии выявляет умеренное расширение и нечеткость рисунка корней легких, при затяжном течении помогает обнаружить присоединение осложнений (бронхиолита, пневмонии). Дифференциальную диагностику острого бронхита проводят с бронхопневмонией, милиарным туберкулезом легких.
В большинстве случаев лечение острого бронхита проводится в амбулаторных условиях, только при тяжелом течении заболевания (например, с выраженным обструктивным синдромом или осложненного пневмонией) необходима госпитализация в отделение пульмонологии.
При остром бронхите, сопровождающемся лихорадкой или субфебрилитетом, показан постельный режим, с соблюдением диеты и обильным питьем (подогретые щелочные минеральные воды, травяные настои), запрет на курение.
Помещение, где находится больной острым бронхитом, должно часто и хорошо проветриваться с поддержанием высокой влажности воздуха.
При болях в грудной клетке следует использовать согревающие компрессы, горчичники, банки на область грудины, межлопаточную область, горчичные ножные ванны.
В лечении острого бронхита на фоне ОРВИ применяют противовирусную терапию (интерферон, ремантадин), жаропонижающие, болеутоляющие препараты, НПВС. Антибиотики или сульфаниламиды назначаются только при вторичной бактериальной инфекции, при затяжном течении острого бронхита, при ярко выраженной воспалительной реакции.
В случае сухого мучительного кашля при остром бронхите в первые дни заболевания принимают кодеин, дионин, либексин, подавляющие кашлевой рефлекс.
При увеличении выделяемой мокроты для ее разжижения и улучшения дренажной функции показаны муколитические и отхаркивающие средства: настой травы термопсиса, алтея, бромгексин, амброксол, паровые щелочные ингаляции. Рекомендуется прием витаминов, иммуномодуляторов.
При обструкции для снятия бронхоспазма используют адренолитики (эфедрин), спазмолитики (эуффилин, папаверин), по показаниям — стероидные гормоны (преднизолон). При необходимости проводят интенсивную терапию острой сердечной и дыхательной недостаточности.
При остром бронхите широко применяют физиотерапевтические методы (УФО, индуктотермию межлопаточной области, диатермию грудной клетки, УВЧ), ЛФК, вибрационный массаж. В терапии острого аллергического бронхита используют антигистаминные препараты ( клемастин, хлоропирамин, мебгидролин), кромогликат натрия, кетотифен, в тяжелых случаях показаны глюкокортикоиды.
Неосложненный острый бронхит, как правило, в течение 2 – 3 недель заканчивается клиническим выздоровлением, при этом восстановление функциональных показателей (функции внешнего дыхания и бронхиальной проходимости) происходит в течение месяца. При затяжном течении острого бронхита клиническое выздоровление наступает медленнее, примерно через 1 -1,5 месяца от начала заболевания.
При остром катаральном бронхите прогноз благоприятный, заболевание заканчивается, как правило, полным восстановлением структуры слизистой оболочки бронхов и абсолютным выздоровлением.
В случае острого гнойного бронхита или развития бронхиолита, прогноз ухудшается в связи с остаточным фиброзным утолщением бронхиальной стенки и сужением просвета бронхов.
Нарушение дренажной функции и деформация бронхиального дерева при остром бронхите способствуют затяжному течению заболевания и его хронизации.
Профилактика острого бронхита должна заключаться в устранении возможной причины заболевания (соблюдении санитарно-гигиенических норм на производстве, ликвидации запыленности и загазованности, отказе от курения и злоупотребления алкоголем, своевременном лечении хронических инфекций и заболеваний дыхательных путей, предупреждение ОРВИ, переохлаждений), повышении сопротивляемости организма.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_pulmonology/acute-bronchitis
На приеме пациент с острым бронхитом. Размышления терапевта
Острый бронхит (ОБ) – воспалительное заболевание бронхов, преимущественно инфекционного происхождения, проявляющееся кашлем (сухим или продуктивным) и продолжающееся до 3-х нед. Распространенность ОБ в популяции чрезвычайно высока: ежегодно заболевают 5% взрослого населения.
Острый кашель является одной из самых частых причин обращения к терапевту. Это рутинные пациенты, тем не менее практикующему врачу хорошо известно, что за видимой банальностью диагноза скрывается множество подводных камней.
Так, именно ОБ становится едва ли не основной причиной необоснованного назначения антибиотиков, часто маскирует такие заболевания, как бронхиальная астма, гастроэзофагеальная рефлюксная болезнь, хроническая обструктивная болезнь легких и пневмония.
В представленной статье рассматриваются вопросы этиологии, диагностики, дифференциальной диагностики и терапии ОБ, предложен клинический пример пациента с подозрением на острый бронхит с акцентом на сбор анамнеза, лабораторно-инструментальные методы обследования.
В статье уделяется внимание этиотропной (антибактериальной), противокашлевой, бронходилатирующей, мукоактивной терапии. Наиболее эффективными противокашлевыми препаратами с эфферентным периферическим действием являются муколитики. Они хорошо разжижают бронхиальный секрет за счет изменения структуры слизи.
К широко применяемым в клинической практике препаратам относится ацетилцистеин. Рассматриваются основные механизмы действия ацетилцистеина, показания и опыт применения в клинической практике лечения ОБ.
Ключевые слова: острый бронхит, воспалительные заболевания бронхов, ацетилцистеин, клинический случай, муколитики, мукоактивные препараты.
Для цитирования: Костюкевич О.И. На приеме пациент с острым бронхитом. Размышления терапевта // РМЖ. 2016. № 16. С. 1088–1093.
Для цитирования: Костюкевич О.И. На приеме пациент с острым бронхитом. Размышления терапевта // РМЖ. 2016. №16. С. 1088-1093
The patient with acute bronchitis. Therapist's thinking Kostyukevich O.I. Pirogov Russian National Research Medical University, Moscow Krasnogorsk City Clinical Hospital № 1, Moscow region Acute bronchitis (AB) is an inflammatory disease of bronchial tubes, mainly of infectious origin, manifesting with cough (dry or productive) and continuing up to 3 weeks. Prevalence of AB in population is extremely high: every year 5% of adult population get sick. Acute cough is one of the most frequent causes of visits to therapist. Although it is routine patients the doctor faces a lot of difficulties despite the banality of diagnosis. So, AB becomes almost the main cause of unjustified antibiotic use, often masks diseases such as bronchial asthma, gastroesophageal reflux disease, chronic obstructive pulmonary disease and pneumonia. The paper addresses etiology, diagnosis, differential diagnosis and therapy, presents clinical case of a patient with suspected AB with focus on medical history, objective, laboratory and instrumental methods of examination. The article focuses on etiotropic (antibacterial), antitussive, bronchodilator, mucoactive therapy. The most effective antitussive agents with efferent peripheral action are mucolytics. They liquefy bronchial secretion well due to changes in mucus structure. Acetylcysteine is widely used in clinical practice. Basic mechanisms of acetylcysteine action are discussed, as well as indications and experience of clinical use for AB treatment .
Key words: acute bronchitis, bronchial inflammatory diseases, acetylcysteine, clinical case report, mucolytics, mucoactive drugs.
For citation: Kostyukevich O.I. The patient with acute bronchitis. Therapist's thinking // RMJ. 2016. № 16. P. 1088–1093.
Статья посвящена проблема острого бронхита
Острый бронхит (ОБ) – воспалительное заболевание бронхов, преимущественно инфекционного происхождения, проявляющееся кашлем (сухим или продуктивным) и продолжающееся до 3 нед. [1]. Распространенность ОБ в популяции чрезвычайно высока: ежегодно заболевают 5% взрослого населения [2]. Острый кашель является одной из самых частых причин обращения к терапевту. Это рутинные пациенты, но в то же время практикующему врачу хорошо известно, что за видимой банальностью диагноза скрывается множество подводных камней. Так, именно ОБ едва ли не основная причина необоснованного назначения антибиотиков [3–5], он часто маскирует такие заболевания, как бронхиальная астма (БА), гастроэзофагеальная рефлюксная болезнь (ГЭРБ), хроническая обструктивная болезнь легких (ХОБЛ), пневмония.
Этиология
Важно помнить, что ОБ, как правило, имеет вирусную природу (85–95%!) [6], именно это и определяет тактику ведения пациентов. Причиной ОБ могут быть вирусы гриппа А и В, парагриппа, респираторный синцитиальный вирус, коронавирус, аденовирус, риновирусы. В то же время в 5–10% случаев причиной остро возникшего кашля являются такие бактериальные агенты, как Mycoplasma pneumoniae, Chlamydia pneumoniae и Bordetella pertussis (возбудитель коклюша), что требует антибактериального лечения. Выявить таких пациентов – важнейшая и в то же время достаточно непростая задача для клинициста. Некоторые особенности, позволяющие заподозрить бактериальный ОБ, представлены в таблице 1. Заподозрить микоплазменную инфекцию можно при необычной для ОБ слабости, выраженной потливости, при продолжительности кашля более 3-х нед. [7]. Хламидийная и микоплазменная инфекции могут сопровождаться внелегочными симптомами (миалгии, артралгии, сыпь). Коклюш, как правило, манифестирует лающим приступообразным кашлем, однако важно помнить, что у иммунизированных лиц клиническая картина теряет характерные особенности. Кашель может продолжаться более 4–6 нед. Среди пациентов с жалобами на кашель более 2 нед. у 12–30% больных выявляется коклюш [8]. После плановой вакцинации в детском возрасте напряженность поствакцинного иммунитета снижается уже через 3 года, а спустя 10–12 лет он полностью исчезает. Перенесенный коклюш не обеспечивает напряженного пожизненного иммунитета, поэтому возможны повторные эпизоды заболевания. При подозрении на бактериальную природу ОБ необходимо провести дополнительное обследование. В клинической практике чаще прибегают к серологическим методам диагностики (выявление специфических IgA, IgG, IgM), т. к. прямые методы довольно трудоемки и дорогостоящи [9–11].
- Клиника
- Диагностика
- Применяемые дополнительные методы обследования:
- Дифференциальная диагностика
Клиническая картина ОБ в большинстве случаев соответствует острой респираторной вирусной инфекции (ОРВИ) с характерными для того или иного вируса особенностями. Основным клиническим признаком служит кашель, вначале сухой, в дальнейшем − с выделением слизистой или даже слизисто-гнойной мокроты. Если кашель сохраняется более 5 дней (до 3-х нед.), это указывает на вероятный ОБ. При этом важно помнить, что ОБ – диагноз исключения! Нет специфических признаков, однозначно свидетельствующих в пользу ОБ, поэтому диагноз ставится тогда, когда исключены другие заболевания легких и внелегочные причины кашля. Заболевание начинается остро, может отмечаться фебрильная лихорадка до 2–3-х дней (если лихорадка продолжается более 5 дней, необходимо искать другие причины, прежде всего – пневмонию). Характерны симптомы поражения верхних дыхательных путей: ринорея, першение и боль в горле, осиплость голоса (чаще − при парагриппе). Принципиальный вопрос, который необходимо решить при объективном обследовании: есть ли бронхообструкция (сухие свистящие и жужжащие хрипы), и, конечно же, нет ли признаков пневмонии, поскольку это во многом определяет тактику обследования и лечения пациента. Бронхообструктивный синдром обусловлен гиперреактивностью дыхательных путей в ответ на воспаление, выявляется он у 40% взрослых больных с ОБ, без сопутствующих заболеваний легких [12]. Клинически отмечается свистящее дыхание, при аускультации – сухие хрипы. Подтверждается бронхообструкция при проведении исследования функции внешнего дыхания (ФВД) (уменьшение объема форсированного выдоха за 1 с (ОФВ1) 100 уд./мин, тахипноэ >24 в минуту; 4) исследование ФВД − всем пациентам с признаками бронхообструкции (сухие хрипы при аускультации) и при подозрении на БА или ХОБЛ. При выявлении снижения ОФВ1
Источник: https://www.rmj.ru/articles/bolezni_dykhatelnykh_putey/Na_prieme_pacient_s_ostrym_bronhitom_Razmyshleniya_terapevta/
Подробно об остром бронхите: причины, симптомы, клинические рекомендации по лечению в домашних условиях
Острый бронхит – патология, при которой наблюдается распространенное воспаление бронхов с нарушением их проходимости. У взрослого человека заболевание всегда начинается остро с выраженными симптомами интоксикации. Воспаление бронхов сопровождается приступообразным кашлем, затрудненным дыханием.
Что такое острый бронхит у взрослых
В медицинской литературе указано, что острый бронхит – это такая патология, которая имеет преимущественно инфекционное происхождение. Проявляется патология сухим или влажным кашлем.
Этиология и патогенез острого бронхита тесно связаны с респираторными вирусными болезнями.
Болезнь возникает самостоятельно или является осложнением других патологий. Редко острые бронхиты бывают сегментарными. В развитии болезни выделяют 2 периода:
· нервно-рефлекторная;
· инфекционная.
В первом периоде происходит снижение защитных функций верхних дыхательных путей. В результате развивается отечность слизистой трахеи и бронхов, усиление секреции слизи, повреждение и слущивание эпителиального слоя бронхов.
Для второго периода характерна миграция из носоглотки и размножение на поврежденной слизистой бронхов патогенной флоры. В просвете бронхов начинает скапливаться слизисто-гнойное содержимое. В эту фазу происходит воспалительная клеточная инфильтрация оболочки бронхов.
Классификация
По классификации выделяют 2 формы острого бронхита инфекционной и неинфекционной этиологии. Инфекционное воспаление бывает вирусным, бактериальным или смешанным. Болезнь неинфекционного происхождения вызывают аллергены, химические и физические агенты.
Первичный
При первичном воспалении патологические процессы ограничиваются слизистой бронхов. Не является осложнением других патологий. Бывает вирусной, бактериальной и неинфекционной этиологии.
Вторичный
Вторичное воспаление возникает на фоне других ЛОР-заболеваний. Так, острый простой бронхит часто диагностируют на фоне респираторных болезней.
Трахеобронхит
При этой патологии воспаление охватывает трахею и бронхи. Вызывают болезнь инфекции, аллергены и факторы неинфекционного происхождения. Пик возникновения болезни приходится на эпидемии ОРВИ. Хронический трахеобронхит часто поражает курильщиков и людей, которые много времени проводят в запыленных местах.
Поражение бронхов среднего калибра
Бронхи среднего диаметра имеют 4 оболочки. Их поражение нередко протекает с закупоркой бронхов и затруднения воздуха по дыхательным путям. У пациента возникает одышка, мокрота плохо отделяется.
Бронхиолит
Развивается при поражении бронхов малого калибра, или бронхиол, – терминальных отделов дыхательных путей. Часто является вторичным патологическим процессом на фоне вирусной инфекции.
Катаральный
При остром катаральном воспалении бронхит протекает с отеком бронхов и усиленной секрецией слизи. Воспаление и отечность ограничиваются только внутренней оболочкой. Дефекты эпителия невыраженные, при адекватном лечении быстро восстанавливаются.
Гнойный
При гнойном остром воспалении бронхит протекает тяжело. Эпителиальная ткань имеет выраженные дефекты с образованием эрозий. Воспаление захватывает большую часть бронхиального дерева вплоть до бронхиол. Этиология всегда связана с бактериальной инфекцией.
Неуточненный
Причиной острого бронхита неуточненного является различная патогенная микрофлора. Диагноз при неуточненном остром бронхите ставится после опроса пациента и проведения лабораторных тестов.
Стандарта по терапии такой формы болезни нет. Выбор препаратов и тактики лечения зависит от течения патологии.
Назначаются препараты комплексного воздействия и медикаменты для симптоматической терапии.
Симптомы
Симптомы и тактика лечения острого бронхита у взрослых зависит от тяжести течения болезни и осложнений. Перед тем как лечить острый бронхит, врач проводит осмотр пациента, выслушивает жалобы, оценивает показания методов обследования.
Ведущая первоначальная жалоба
Основные признаки острого бронхита – простуда и общая интоксикация. Ведущей первоначальной жалобой при остром бронхите является кашель. Пациент жалуется на сухой непродуктивный кашель. Через несколько дней количество мокроты возрастает. Кашель приступообразный, сопровождается болью и жжением в груди.
При поражении конечных ветвей бронхов развивается тяжелая обструкция с нарушением газообмена и кровотока. Состояние пациента при такой форме ухудшается. Возникают следующие симптомы:
- · акроцианоз;
- · бледность кожи;
- · затруднение дыхания;
- · тахикардия;
- · мучительный сухой кашель;
- · снижение артериального давления.
- Если причиной воспаления являются химические факторы, может развиваться ларингоспазм, удушье, изнуряющий кашель.
Характер мокроты
Вначале болезни слизи мало. Впоследствии характер мокроты при остром бронхите меняется. Она становится менее вязкой, поэтому легче откашливается. Патологический секрет трахеобронхиального дерева — слизистый с гноем. При воспалении аллергической природы мокрота светлая.
Сколько держится температура
Обычно продолжительность лихорадочного состояния не превышает недели. Температура может повышаться до 38 градусов и выше. Сколько держится температура при остром бронхите, напрямую зависит от состояния защитных функций организма.
Другие признаки
- К другим типичным признакам болезни относятся:
- · экспираторная одышка;
- · удушье;
- · потливость;
- · вялость;
- · снижение аппетита.
При микоплазменном воспалении возможно присоединение конъюнктивита. Хламидийный бронхит сопровождается ангиной и лимфаденитом. Бронхиолит протекает с симптомами дыхательной недостаточности.
Причины развития
Основной причиной развития острого бронхита являются вирусы. Причинами острого воспаления при бронхите могут быть простейшие (микоплазмы и хламидии) и бактерии. К внешним триггерам возникновения болезни относятся:
- · пыль;
- · аллергены;
- · горячий или холодный воздух.
Часто бронхитами болеют люди с хроническими болезнями органов дыхания, дефицитом иммунитета. В группу риска входят алкоголики, курящие, дети и пожилые люди.
Роль психосоматики
Психосоматика влияет на возникновение острого бронхита. Доказано, что люди с нервно-психическими патологиями, часто страдают от спазма бронхов.
Патологические функции всех отделов нервной системы влияют на развитие нейрогенного воспаления.
Воспалительные процессы у пациентов являются следствием неправильной работы иммунитета, а также нарушения целостности эпителиальной ткани и проблем с микроциркуляцией.
Диагностика
Диагностика начинается с осмотра и аускультации пациента с острым бронхитом. Доктор назначает анализы крови, мочи и мокроты. Пациентам проводят пневмотахометрию и спирографию для определения бронхиальной проводимости, назначают рентгенологические методы обследования. Для осмотра слизистых бронхиального дерева показано проведение бронхоскопии.
Аускультация
Во время аускультации при остром бронхите врач выслушивает сухие дыхательные шумы различного тембра. Чем мельче просвет бронхов (бронхиол), тем выше тембр. Сухой шум на выдохе с сопровождением удлинения выдоха могут свидетельствовать о наличии закупорки бронхов. При скоплении в бронхах слизи могут прослушиваться влажные дыхательные шумы, которые исчезают после откашливания.
Как выглядит на рентгене
На рентгене визуализируется незначительное расширение и расплывчатость корней легких при остром бронхите. У ребенка при простом воспалении виден четкий легочной рисунок и неотчетливая расширенная тень корня. При бронхиолите на рентгенограмме виден усиленный сосудистый и бронхососудистый рисунок, признаки обтурационной эмфиземы легких.
Клинические рекомендации по лечению
- В задачи терапии входит облегчение тяжести кашля, снижение его продолжительности, устранение причины болезни.
Врач может дать клинические рекомендации при остром бронхите:
- · увлажнять воздух в помещении;
- · соблюдать питьевой режим;
- · исключить воздействие неблагоприятных факторов.
Что пить при остром бронхите, решает врач.
Почти всегда терапия проводится дома, поэтому следует соблюдать схему лечения и дозировки препаратов. Нельзя самостоятельно прекращать пить лекарства или заменять их другими препаратами.
Только при возникновении нежелательных реакций, прием лекарства прекращают и сообщают о побочных эффектах доктору.
Как и чем лечить в домашних условиях
Чем лечить острый бронхит у взрослых, решает врач после тщательного обследования пациента. Обычно прописывают препараты, облегчающие отхождение мокроты, антибиотики при бактериальной инфекции, интерфероны при вирусах.
Антибиотики
Антибиотики при остром бронхите назначают в случае присоединения бактериальной инфекции, долгом течении заболевания или выраженном воспалении. Применяют препараты широкого спектра действия (Азитромицин и аналоги). Обычно перед тем, как лечить острый бронхит антибиотиками в домашних условиях у взрослых, назначают посев слизи на чувствительность.
Какие другие препараты пить
- Лечение острого бронхита у взрослых в домашних условиях зависит от симптомов болезни и состояния пациента. Больным назначают следующие группы препаратов:
- · средства для уменьшения вязкости мокроты;
- · нестероидные противовоспалительные препараты;
- · противовирусные;
- · средства от аллергии;
- · бронхолитики при бронхиальном спазме;
- · гормональные препараты;
- · спазмолитики;
- · витамины.
Так как при лечении острого бронхита у взрослых могут назначаться различные препараты, в том числе и антибиотики, прописывают лекарства, поддерживающие печень и восстанавливающие микрофлору кишечника.
Схема лечения
- При неосложненном бронхите вирусного происхождения антибиотики не назначают.
Общая схема лечения острого бронхита у взрослых медикаментами такова:
- · противокашлевые средства при сухом кашле и отсутствии признаков бронхообструкции;
- · противовирусные средства при симптомах ОРВИ и гриппа;
- · отхаркивающие средства для отхождения мокроты;
- · стимуляторы моторной функции дыхательных путей.
- При снижении проходимости бронхов назначают следующие медикаментозные препараты:
- · ингаляционные β2-агонисты (Сальбутамол);
- · при нарастании признаков снижения содержания кислорода в крови после отмены β2-агонистов прописывают короткий курс ингаляционных кортикостероидов.
При воспалении, вызванном простейшими (микоплазма, хламидии) показан прием макролидов в течение двух недель. В случаях присоединения бактериальной инфекции назначают антибактериальные препараты. При выраженном остром бронхите у взрослых лечение препаратами могут продлевать.
Ингаляции
С целью лучшего отхождения мокроты при остром бронхите назначают ингаляции небулайзером. Хорошо зарекомендовало себя лекарство Беродуал. Средство относится к комбинированным бронхолитическим препаратам.
Рекомендуют делать щелочные ингаляции с минеральной водой, пищевой содой. Снимет воспаление отвар ромашки и календулы. Процедуры противопоказаны при гипертермии, дыхательной и сердечной недостаточности, повышенном артериальном давлении, склонности к носовым кровотечениям.
Можно ли ставить горчичники
Можно ли при остром бронхите ставить горчичники, зависит от стадии заболевания. Процедура противопоказана при гипертермии, остром течении болезни. Согревающие процедуры проводят в случае, когда температура нормализовалась.
Горчичники не ставят в случаях аллергических, обструктивных, гнойных процессах и при бронхиолите. Противопоказана процедура при онкологических процессах, бронхиальной астме, заболеваниях кожи.
Физиотерапия
- В комплекс терапии острого бронхита входит физиотерапия. Пациентам назначают:
- · УФО;
- · индуктотермию;
- · глубокое прогревание тканей токами ВЧ;
- · УВЧ.
- Больным назначают комплекс дыхательной гимнастики и ЛФК.
Массаж
Чтобы мокрота быстрее отходила, при остром бронхите показан вибрационный массаж. Приемы выполняются по направлению снизу вверх.
Начинают массаж с легких поглаживаний и растираний, проведения легких разминаний. Затем переходят на вибрационные ударные приемы: поколачивание, постукивание, пальцевой душ снизу вверх.
Такой массаж помогает избежать потенциальной проблемы при остром бронхите – застойных явлениях в бронхах.
Нужно ли следовать диете
Диета при остром бронхите у взрослых заключается в исключении из рациона раздражающей дыхательные пути пищи. В меню обязательно должны присутствовать витаминизированные продукты, белковая нежирная пища, бульоны из мяса птицы. Обязательно надо соблюдать питьевой режим. Из напитков рекомендуют теплое щелочное питье, компоты из сухофруктов, отвар шиповника.
Сколько длится и лечится
Сколько лечится острый бронхит у взрослых, зависит от своевременного обращения к врачу. При адекватной терапии признаки острого воспаления исчезают через неделю. Кашель проходит в течение 2–3 недель. В случае осложнений срок выздоровления затягивается, так как вылечить острый гнойный бронхит тяжелее.
Бронхит у детей
Острое воспаление бронхов у ребенка редко бывает самостоятельным заболеванием. Часто патология возникает на фоне вирусных инфекций. Основной признак болезни – сухой кашель, который через 4 дня становится более влажным с отхождением мокроты.
Сколько лечится острый бронхит у ребенка, зависит от состояния иммунной системы. Иногда возникают повторные волны лихорадки. Это связано с присоединением вторичной инфекции.
Обычно температура спадает в конце первой недели от начала болезни, кашель проходит спустя 2–3 недели. Сколько длится острый бронхит, зависит от инфекционного фактора.
В случаях микоплазменной и аденовирусной инфекции болезнь может длиться более 3 недель.
Как вылечить у грудничка
Острый бронхит у грудничка лечат только в условиях стационара. Для новорожденных болезнь опасна полным перекрытием бронхов и развитием дыхательной недостаточности. Детям назначают препараты для лучшего отхождения мокроты, проводят мероприятия для снижения температуры.
Важно! Соблюдение питьевого режима важно, так как потеря даже незначительного количества жидкости у ребенка грудного возраста приводит к необратимым последствиям.
Возможные осложнения и последствия
- К осложнениям острого бронхита относятся:
- · дыхательная недостаточность;
- · бронхиальная астма;
- · воспаление легких;
- · облитерирующий бронхиолит;
- · эмфизема.
- Последствием часто протекающих острых бронхитов является переход заболевания в хроническую форму.
Заразна ли острая форма
Заразен ли острый бронхит, зависит от причины, которая вызвала заболевание. Если патология вызвана аллергенами, физическими или химическими факторами, заболевание не передается. В случаях инфекционного агента, болезнь заразна.
Как передается
Стоит знать, как передается острый бронхит. Если возбудителем являются бактерии и вирусы, болезнь передается при чихании или кашле воздушно-капельным путем либо контактным через немытые руки.
Меры профилактики
- К профилактике острого бронхита относятся следующие мероприятия:
- · мытье рук;
- · ежегодная противогриппозная профилактика;
- · профилактика противовирусными лекарственными средствами;
- · отказ от вредных привычек;
- · избегание мест скопления людей в период эпидемии ОРВИ и гриппа или ношение маски;
- · укрепление иммунитета.
- Врачи рекомендуют принимать комплексные витаминные препараты зимой и весной — в периоды, когда риск заражения повышается.
Хронический бронхит
Острый и хронический бронхит отличается течением и изменением тканей бронхов. При хронической форме болезни происходит перестройка эпителиальных структур, увеличивается вязкость бронхиального секрета и снижается местный иммунитет.
Различают 2 основные формы болезни: необструктивная и обструктивная. При необструктивном воспалении прогноз сравнительно благоприятный. Обструктивная форма болезни осложняется бронхоэктазами и пневмосклерозом.
Заключение
- Несмотря на то, что острое воспаление бронхов является распространенным заболеванием и протекает в основном на фоне вирусных болезней, необходимо при первых признаках обращаться к врачу.
- Нельзя заниматься самолечением и принимать без назначения отхаркивающие и антибактериальные средства. Что делать при остром бронхите должен рассказать доктор после осмотра и обследования.
- В случаях адекватного лечения полное выздоровление наступает в течение 2 или 3 недель.
Если Вам понравилась статья пожалуйста поставьте Лайк и подпишитесь на канал, чтобы не пропустить новый материал!
Информация, размещенная на канале Дзен, носит ознакомительный характер. Обязательно проконсультируйтесь со специалистом.
Источник: https://zen.yandex.ru/media/id/5c99756a0d867100b20b56b2/5cf8d3dce24ab100bce1c50a

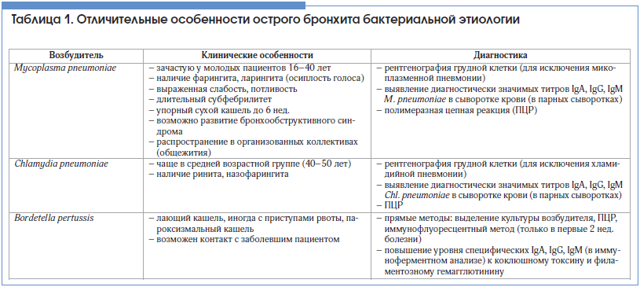 Заподозрить микоплазменную инфекцию можно при необычной для ОБ слабости, выраженной потливости, при продолжительности кашля более 3-х нед. [7]. Хламидийная и микоплазменная инфекции могут сопровождаться внелегочными симптомами (миалгии, артралгии, сыпь). Коклюш, как правило, манифестирует лающим приступообразным кашлем, однако важно помнить, что у иммунизированных лиц клиническая картина теряет характерные особенности. Кашель может продолжаться более 4–6 нед. Среди пациентов с жалобами на кашель более 2 нед. у 12–30% больных выявляется коклюш [8]. После плановой вакцинации в детском возрасте напряженность поствакцинного иммунитета снижается уже через 3 года, а спустя 10–12 лет он полностью исчезает. Перенесенный коклюш не обеспечивает напряженного пожизненного иммунитета, поэтому возможны повторные эпизоды заболевания. При подозрении на бактериальную природу ОБ необходимо провести дополнительное обследование. В клинической практике чаще прибегают к серологическим методам диагностики (выявление специфических IgA, IgG, IgM), т. к. прямые методы довольно трудоемки и дорогостоящи [9–11].
Заподозрить микоплазменную инфекцию можно при необычной для ОБ слабости, выраженной потливости, при продолжительности кашля более 3-х нед. [7]. Хламидийная и микоплазменная инфекции могут сопровождаться внелегочными симптомами (миалгии, артралгии, сыпь). Коклюш, как правило, манифестирует лающим приступообразным кашлем, однако важно помнить, что у иммунизированных лиц клиническая картина теряет характерные особенности. Кашель может продолжаться более 4–6 нед. Среди пациентов с жалобами на кашель более 2 нед. у 12–30% больных выявляется коклюш [8]. После плановой вакцинации в детском возрасте напряженность поствакцинного иммунитета снижается уже через 3 года, а спустя 10–12 лет он полностью исчезает. Перенесенный коклюш не обеспечивает напряженного пожизненного иммунитета, поэтому возможны повторные эпизоды заболевания. При подозрении на бактериальную природу ОБ необходимо провести дополнительное обследование. В клинической практике чаще прибегают к серологическим методам диагностики (выявление специфических IgA, IgG, IgM), т. к. прямые методы довольно трудоемки и дорогостоящи [9–11].