Туберкулез — это тяжелое инфекционное заболевание, возникающее после инфицирования микобактерией Коха. Это заболевание поражает различные органы и системы организма. Более половины случаев туберкулеза — это поражение легких. В зависимости от патологических проявлений заболевания, различают несколько форм легочного туберкулеза.
Первичный туберкулез
Первичный комплекс туберкулезных симптомов развивается непосредственно после попадания микобактерии в организм человека. Чаще всего заражение происходит воздушно – капельным путем. Микрочастицы мокроты вместе с активными микобактериями попадают в воздух в процессе чихания или кашля больного человека. Здоровый человек это вдыхает, и палочка Коха оседает на слизистых оболочках.
При слабом иммунитете болезнь начинает развиваться. Возможны также другие пути передачи инфекции: при тесных контактах, через еду, от матери к ребенку. От животных первичный туберкулез можно получить, если употреблять в пищу сырое молоко и плохо обработанное термически мясо. Но эти способы передачи инфекции встречаются намного реже.
На начальной стадии заболевания симптоматика стерта, характерные признаки заболевания начинают проявляться позже.
Симптомы первичного туберкулеза
- Не проходящая температура.
- Периодический гипергидроз.
- Потеря аппетита и, соответственно, веса.
- Кашель.
- Слабость.
Нужно отметить, что у детей заболевание, как правило, начинается остро.
Диагностика первичного туберкулеза проводится несколькими способами:
- Проба Манту и Диаскинтест. Это исследование проводится у детей.
- Взрослым назначают рентгеновское исследование и компьютерную томографию.
- Для точного подтверждения диагноза проводят лабораторные исследования. На анализ берется кровь и мокрота пациента.
Лечение первичного туберкулеза проводится с помощью лекарственной терапии. Фтизиатр назначает сразу комплекс из противотуберкулезных препаратов и антибиотиков.
Во время лечения периодически показано делать лабораторные исследования на чувствительность микобактерии к антибиотикам. Это делается для того, чтобы понять, эффективное назначено лечение или нет.
Все следующие виды туберкулеза легких, как правило, являются осложнениями первичного туберкулеза.
Очаговый туберкулез легких
Это вторичный туберкулез, развивающийся на фоне повторного инфицирования человека. Инфекция может сохраняться в старых очагах (кальцинатах) или снова попасть в организм из внешней среды.
Повторное инфицирование может произойти в стенах противотуберкулезного диспансера или если в семье, где присутствует родственник с активной формой туберкулеза. Повторное инфицирование может произойти эндогенным путем, если микобактерии в ослабленном виде сохранились в лимфоузлах или старых, обызвествленных очагах.
Заболевание отличает наличие в легких воспалительных очагов небольшого размера. Количеств очагов небольшое и они, как правило, не оказывают перифокального воздействия на окружающие ткани. Это заболевание отличается латентным характером течения и слабовыраженной симптоматикой. Среди симптомов могут быть: температура, озноб, возможен кашель.
Диагностируется заболевание чаще всего у взрослых пациентов при проведении плановой флюорографии.
Далее фтизиатр назначает рентгенологическое исследование и лабораторные анализы. Очаговый туберкулез следует дифференцировать от других заболеваний легких (например, от рака легкого).
Если установить точный диагноз не получается, назначают противотуберкулезное лечение на два месяца. В период проведения терапии проводят рентгенограммы.
Если исследование показывает уменьшение очага и самочувствие пациента улучшается, значит у больного действительно туберкулез.
Лечение активной фазы очагового туберкулеза проводится в стационаре, а неактивной в амбулаторных условиях под присмотром врача. Прогноз на лечение чаще благоприятный.
Первые три месяца в качестве лекарственной терапии назначается комбинация из нескольких препаратов. Через три месяца при положительной динамике в лечении оставляют 1-2 препарата еще на три месяца. Длительность лечение составляет около года.
Затем пациент еще некоторое время наблюдается у фтизиатра.
Инфильтративный туберкулез
Самая распространенная форма легочного туберкулеза. Инфильтративный туберкулез – это вторичная форма заболевания, характеризующаяся наличием воспалительных очагов инфекции с содержанием внутри казеозных или некротических масс.
Причинами могут быть экзогенные и эндогенные вторичные инфицирования. Экзогенное инфицирование может произойти при контакте с пациентами с открытой формой туберкулеза. Эндогенно инфекция может возобновиться из старых очагов или лимфатической системы.
Вторичное инфицирование происходит при способствующих факторах:
- Уменьшение защитных сил иммунитета.
- Наличие сопутствующих заболеваний.
- Нечувствительность микобактерий к антибиотикам при лечении первичного туберкулеза.
Симптоматика инфильтративного туберкулеза более выражена, чем в двух предыдущих формах.
Характерные симптомы
- Температура не опускается ниже 37 °. А иногда поднимается до 40°. Такая температура плохо поддается корректировке жаропонижающими средствами.
- Гипергидроз, усиливающийся во время сна.
- Частый кашель, который сопровождается отделением мокроты. Иногда в мокроте можно увидеть некротические ткани и кровь.
- Чувство сдавленности в груди и постоянная одышка.
- Потеря аппетита и резкое уменьшение веса.
Пациенты с инфильтративным туберкулезом часто становятся источником заражения для здоровых людей.
Течение заболевания делится на три фазы в зависимости от тяжести симптомов:
- Легкая фаза. Характеризуется образование инфильтрата размером 3-4 см. Симптоматика умеренная, выражается в невысокой температуре и кашле. На этом этапе заболевания симптомы можно перепутать с проявлениями вирусных инфекций. Начальная фаза может длиться до полутора месяцев.
- Острая фаза. Воспалительная зона увеличивается, становится более 5 см по площади. Симптоматика нарастает: усиливается кашель, температура может подниматься до высоких значений или отсутствовать. На рентгенограмме будет виден очаг воспаления с четкими контурами.
- Фаза распада. Симптомы заболевания ярко – выражены, поэтому человек попадает в больнице чаще на этой стадии заболевания. Ткани в очаге расплавляются и токсины попадают в кровь. У пациента наблюдается дыхательная недостаточность.
Инфильтративный туберкулез является самой опасной формой легочного туберкулеза. При неэффективном лечении инфильтративный туберкулез осложняется другими формами заболевания.
Лечение инфильтративного туберкулеза длительное и проводится в условиях стационара. Фтизиатр разрабатывает план лечения в зависимости от стадии заболевания, наличия осложнений и состояния иммунной системы организма.
Комплексное лечение включает:
- Химиотерапия и лечение антибиотиками.
- Поддерживание иммунитета
- Лечение сопутствующих заболеваний или осложнений, если они имеются.
Успех лечения этой формы туберкулеза заключается в неукоснительном соблюдении плана лечения. Если лечиться неправильно, микобактерии могут приобрести устойчивость к препаратам, и тогда лечение нужно будет начинать сначала.
Диссеминированный туберкулез
Диссеминированный туберкулез является вторичной формой легочного туберкулеза. Заболевание характеризуется наличием большого количества очагов инфекции в легких и рассеиванием микобактерий по всему организму.
Различают три пути распространения микобактерий туберкулеза по организму:
- Гематогенный. Инфекция попадает в кровь и распространяется по кровеносным сосудам.
- Лимфогенный. Бактерии рассеиваются с помощью лимфатической системы.
- Бронхогенный. Распространение инфекции по бронхиальному дереву.
В кровь микобактерии попадают, когда очаг воспаления находится в непосредственной близости от стенки кровеносного сосуда. А лимфогенный путь распространения инфекции проявляется, когда микобактерии из грудных лимфатических узлов попадают в легочные вены.
Но попадание в кровь и лимфу микобактерий туберкулеза еще не достаточно для развития диссеминированного туберкулеза.
Способствующими факторами являются:
- Иммунодефицит.
- Отсутствие вакцинации против туберкулеза.
- Прием иммунодепрессантов.
- Голодание.
- Наличие инфекционных процессов в организме.
Стремительно развитие диссеминированного туберкулеза может вызвать одномоментное поступление в кровоток большого количества микобактерий (например, при прорыве казеозного лимфоузла).
Диссеминированный туберкулез имеет 4 стадии развития заболевания:
- Острый. На этой стадии заболевания в легких обнаруживается множество мелких очагов инфекции(1-2 мм), которые располагаются в обоих легких равномерно. Эта стадия называется милиарным туберкулезом и может быть трех типов: тифоидный, легочный, менингеальный. тифоидный вариант протекает с лихорадкой и интоксикацией, при легочном варианте появляется дыхательная недостаточность, менингеальный тип сопровождается менингитом. Характеризуется высокой температурой и ознобом. Если не проводить лечение, легочные ткани могут расплавляться и отмирать.
- Подострая стадия. Для подострой формы характерно образование каверн одинакового размера. Симптоматика более разнообразна. Температура держится постоянно, кашель сопровождается кровянистыми выделениями. На рентгенограмме видны достаточно крупные очаги инфекции. Лечение должно быть незамедлительным.
- Хроническая стадия. Заболевание переходит в хроническую стадию при несвоевременном или неэффективном лечении острой или подострой форм заболевания. Симптомы ярко выражены: одышка, температура, озноб, кровохарканье, кашель, истощение организма. Если воспалительный процесс распространяется на стенку кровеносного сосуда в легком, она может лопнуть и возникнет легочное кровотечение.
- Генерализованная стадия. Возникает при распространении микобактерий по всему организму. Палочка Коха поражает сразу несколько органов или систем. Ослабление иммунитета способствует распространению инфекции по организму.
Диссеминированный туберкулез в генерализованном течении достаточно плохо поддается лечению.
Если лечение диссеминированного туберкулеза несвоевременное, это может привести к развитию осложнений или к летальному исходу.
Кавернозный туберкулез
Также является вторичным заболеванием. Характеризуется образованием в легких полостей с распадающимися тканями. Такие полости называются каверны.
Симптоматика заболевания на начальных стадиях стерта. При развитии заболевания симптомы похожи на другие формы легочного туберкулеза:
- Температура.
- Слабость и упадок сил.
- Одышка и чувство сдавленности в груди.
- Потливость.
- Потеря веса и аппетита.
Диагностируется такая форма заболевания обычно у тех людей, кто уже состоит на учете у фтизиатра. Гораздо реже обнаруживают кавернозный туберкулез при плановой флюорографии.
При диагностике необходимо дифференцировать кавернозный туберкулез от других заболеваний легких. Например, рака легкого, абсцесса легкого или эмфиземы. Для того, чтобы точно установить диагноз, необходимо сдать лабораторные анализы: общие анализы крови и мочи, биохимия крови, бактериальный анализ мокроты.
Образование каверны происходит в несколько этапов. В том месте, где ткани легкого подвергаются распаду, начинает формироваться полость. Сначала она имеет нечеткие края.
Затем образуется оболочка, отделяющая каверну от окружающих тканей легкого. Внутри находятся казеозные массы и некротические ткани. После проведенного лечения остается санированная полость.
Это четко сформированная каверна, без содержимого.
Кавернозный туберкулез при неэффективном или несвоевременном лечении может спровоцировать осложнения:
- Легочное кровотечение. Возникает, если в распадающиеся ткани вовлекается стенка кровеносного сосуда.
- Эмпиема плевры. Образуется, если каверна располагается у края легкого. В таком случае прорыв каверны может произойти в плевральную полость.
- Распространение микобактерий через бронхи. Возникает, когда каверна открывается в бронх.
Лечение кавернозного туберкулеза начинается с медикаментозной терапии. Для большего лечебного эффекта лекарства могут вводить внутривенно или внутрибронхиально. Если консервативное лечение не помогло, применяется оперативное вмешательство.
Прогноз излечения кавернозного туберкулеза зависит от того, на какой стадии заболевания было начато лечение и от иммунной защиты пациента.
Цирротический туберкулез
Это последняя стадия развития туберкулезного процесса в легком. Прогрессирует на фоне неэффективного лечения туберкулеза других форм.
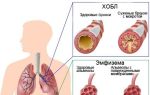
Особенностью этой формы туберкулеза является превращение легочной ткани в соединительную. Грубая соединительная ткань разрастается, и легкое или часть его перестает выполнять свою функцию.
Симптомы туберкулезного процесса сохраняются в виде интоксикации организма.
Симптомы при цирротическом туберкулезе зависят от локализации соединительной ткани:
- Одышка.
- Интоксикация организма.
- Температура.
- Кровохарканье.
- Цианоз (при обширном участке поражения).
Причинами смерти при цирротическом туберкулезе являются легочные кровотечения, сердечная и дыхательная недостаточность.
При диагностике заболевания используют рентгенографию грудной клетки и компьютерную томографию. Исследования покажут затемнение и уменьшение в размерах пораженного участка легкого. На темном участке могут наблюдаться светлые пятна. Это каверны.
Бронхоскопия помогает выявить рубцовые и спаечные изменения в бронхах. А также определит наличие или отсутствие воспалительного процесса. Спирометрия покажет резкое уменьшение объема легких и потерю функциональности. Цирротический туберкулез необходимо дифференцировать от других заболеваний (например, саркоидоз легких).
Лечение этого заболевания может быть консервативным и оперативным.
Лекарственная терапия преследует несколько целей:
- Купирование воспалительного процесса в легком.
- Противотуберкулезная терапия.
- Улучшение дыхательной функции легкого.
- Улучшение работы иммунной системы организма.
Если в легком имеется ограниченный цирротический участок, это является показанием к проведению операции. Пораженный участок удаляется, что позволяет предупредить распространение заболевания на окружающие ткани легкого.
Профилактические мероприятия сводятся к лечению предшествующих форм туберкулеза.
Открытая и закрытая форма
Любой тип лёгочного туберкулеза может протекать в двух вариантах: закрытый и открытый.
Открытый туберкулез характеризуется большим количеством микобактерий, содержащихся в мокроте. Человек является источником заражения, поэтому пациент должен проходить лечение в стационаре.
При закрытой форме туберкулеза человек не является источником заражения, так как не выделяет во внешнюю среду микобактерий туберкулеза. Определить, является человек источником заражения или нет, поможет анализ мазка мокроты.
Формы легочного туберкулеза разнообразны. В некоторых случаях встречается сочетание форм или перерастание одной формы в другую.
Источник: http://tuberculosis.su/formi-tuberkuleza-legkih.html
Методы диагностики туберкулёза лёгких у взрослых
Люди, болеющие открытой формой туберкулёза, ежедневно выделяют в воздух до 7 млрд туберкулёзных палочек. Заразиться можно не только при контакте с больным, но и от крупного рогатого скота через молоко, а также от мух, которые инфицируют продукты питания бактериями с мокрот больного человека.
В связи с абсолютной восприимчивостью к туберкулёзу необходимо регулярно проходить плановые осмотры, позволяющие своевременно выявить заболевание. Первичная диагностика туберкулёза у взрослыхпроводится преимущественно методом флюорографического обследования.
При подозрении на заболевание назначаются дополнительные методы диагностики.
Когда нужно проверяться на туберкулёз лёгких
Профилактика является основным направлением в борьбе с заболеванием. Во избежание массового инфицирования всё взрослое население должно каждый год проходить флюорографию.
Если имеются эпидемиологические показания, профилактические проверки необходимо проходить 2 раза в год. Проверяться на наличие туберкулёза следует при появлении таких симптомов:
- Длительное время непроходящий кашель, появившийся без видимых причин.
- Ухудшение аппетита, снижение веса.
- Повышенная потливость.
- Быстрая утомляемость, утрата работоспособности.
- Субфебрильная температура, которая удерживается на протяжении длительного времени.
- Одышка, появляющаяся даже при незначительных физических нагрузках.
- Побледнение кожных покровов.
Проходить регулярные проверки должны работники медучреждений, детских и коммунальных организаций, а также организаций общественного питания и других учреждений, работа в которых предполагает постоянный контакт с людьми. Кроме того, в обязательном порядке проходить обследование нужно членам семей, в которых имеются больные туберкулёзом.
Выявление туберкулёза лёгких
В большинстве случаев первое время болезнь не проявляется какими-либо видимыми симптомами.
При обнаружении туберкулёза на поздних стадиях вылечить его достаточно сложно, и даже после выздоровления в тканях лёгких на всю жизнь могут остаться серьёзные посттуберкулёзные патологические изменения.
Именно поэтому с целью своевременной диагностики очень важно проходить профилактические обследования.
У детей до 12 лет заболевание выявляется с помощью планового проведения пробы Манту. При подозрении на болезнь у взрослого врач, прежде всего, проводит визуальный осмотр пациента, после чего назначает такие виды обследований:
- Флюорография.
- Туберкулиновые тесты.
- Бактериологический анализ мокроты.
Осмотр пациента
При визуальном осмотре врач выслушивает жалобы пациента и выясняет, страдает ли он от одышки, потливости, потери аппетита, кашля, снижался ли у пациента за последнее время вес. Также врач осматривает лимфоузлы, кожные покровы и слизистые оболочки больного, выслушивает шумы в лёгких и выясняет следующие вопросы:
- Социальный статус пациента.
- Имеет ли место факт заболевания туберкулёза в прошлом.
- Входит ли пациент в группу риска.
- Контактирует ли он с больными туберкулёзом.
Тесты на туберкулёз
Если после проведения флюорографии у врача остались сомнения относительно окончательного постановления диагноза, больному назначаются бактериологические тесты. Данный метод анализа также проводится с целью исключения возможности присоединения вторичной инфекции.
К наиболее эффективным тестам на туберкулёз относятся:
- Бактериологический посев. Материал для проведения анализа собирается в утреннее время на протяжении 3 дней. Если кашель с мокротами отсутствует, материал собирают при помощи ингалятора с изотоническим раствором. Если в собранных пробах обнаруживаются бактерии туберкулёза, диагноз подтверждается. Недостаток данного метода исследования является — большое количество времени, требуемого для получения точного результата.
- Исследование мазка по Цилю-Нельсену — проводится при необходимости быстрого получения результатов и выявления основных источников инфекции. Недостатком анализа является низкая вероятность обнаружения МБТ в случае невысокой концентрации бактерий. Для исследования используются мокроты, которые находятся в нижних отделах дыхательных путей, а не содержимое ротовой полости и глотки.
Пациентам, у которых наблюдается аллергия на туберкулин, могут назначить квантифероновый тест. Для проведения анализа используется кровь больного. Данный метод позволяет выявлять с высокой точностью латентные и внелёгочные формы заболевания.
Проба Манту
Иммунодиагностика методом пробы Манту проводится с целью определения реактивности тканей и степени инфицирования организма туберкулёзной палочкой. Исследование проводится для выявления заболевания у детей и лиц, которым показана туберкулинодиагностика.
Проба выполняется следующим образом: под кожу пациента вводится очищенный туберкулин PPD, после чего врач на протяжении нескольких дней наблюдает за изменениями размера папулы.
В случае её увеличения более чем на 21 см назначаются другие, более точные методы обследования, поскольку у некоторых лиц положительная реакция может свидетельствовать о заболевании лёгких не только туберкулёзной, но и другой этиологии.
Рентгеноскопическое исследование
При диагностике туберкулёза рентгеновские снимки позволяют в короткие сроки получить картину происходящих процессов в лёгких. Недостаток метода заключается в плохом выявлении мелких патологических образований (очагов размером 2-3 мм). Поэтому при помощи рентгеноскопии медики могут установить только предварительный, ориентировочный диагноз.
Тем не менее данный способ обследования позволяет выявлять экссудат в области плевры и патологические образования, которые не видны на снимке за позвоночником или диафрагмой.
Анализы крови и мочи
В большинстве случаев элементы красной крови при туберкулёзе остаются неизменными. Однако если больной потерял большое количество крови из лёгких или кишечника, у него может развиться анемия. Незначительное понижение гемоглобина возможно в случае туберкулёза, протекающего в хронической форме, или фибрознокавернозного туберкулёза.
Важным показателем, позволяющим диагностировать активно протекающий туберкулёзный процесс, является СОЭ. Ускорение СОЭ характерно не только для свежих, активно протекающих форм заболевания, но и при обострении хронического фибрознокавернозного процесса.
Изменение лейкоцитов в крови зависит от фазы протекания заболевания:
- Нейтрофильная — в этой фазе организм активно борется с инфекцией, характеризуется она увеличением доли нейтрофилов, сдвигом формулы влево, отсутствием эозинофилов и уменьшением количества моноцитов и лейкоцитов.
- Моноцитарная — в данной фазе происходят процессы преодоления инфекции. Исследование крови показывает увеличение количества лейкоцитов, сдвиг формулы влево, снижение количества нейтрофилов и присутствие одиночных эозинофилов.
- Восстановительная фаза — наблюдается увеличение эозинофилов и лимфоцитов и постепенная нормализация показателей крови.
Как правило, какие-либо изменения в анализах мочи у больных туберкулёзом отсутствуют. Наличие патологических изменений возможно при туберкулёзе мочевыводящих путей и почек. При хроническом туберкулёзе костей и лёгких может наблюдаться амилоидоз.
Другие методы диагностики
Кроме перечисленных выше методов диагностики, пациенту могут назначить томографию, гистологический анализ, бронхоскопию, ИФА, ПЦП и другие.
- Томография — позволяет получать высококачественные послойные снимки тканей лёгких, по которым врач может уточнить характер протекания процесса, его топографию и изучить детали в очаге поражения.
- Гистологический анализ — основан на изучении тканей методом биопсии. Гистологическое исследование применяют при невозможности подтверждения диагноза с помощью анализов крови и мокрот.
- Бронхоскопия — выполняется при помощи специального устройства бронхоскопа, оснащённого миниатюрной видеокамерой. Данная методика позволяет выявлять опухолевые или воспалительные процессы, пороки развития бронхиального дерева, устанавливать причины кровохарканья, которое часто наблюдается при туберкулёзе, а также брать мокроты и биопсию.
- Проба Коха — эффективный метод диагностики туберкулёза, который позволяет определять активность возбудителя и течение патологического процесса. Анализ проводится методом введения высокочувствительной туберкулиновой пробы под кожу пациента и последующим изучением реакции его организма на введённый препарат. Как правило, пробу Коха назначают в случае подозрения на внелёгочную форму заболевания.
- Классический культуральный метод — проводится в случае выявления в мокроте более 5 единиц микробактерий. Культуральный метод основан на бактериологическом посеве образца в питательной среде. После помещения микроорганизмов в оптимальную для них среду они начинают быстро расти, благодаря чему появляется возможность уточнения их вида и определения чувствительности к антибиотикам.
- ПЦР — данный метод исследования применяют с целью выявления ДНК бактерий в моче, крови и мокроте. При помощи метода полимеразной цепной реакции возможно выявление со 100% вероятностью присутствия возбудителя в том или ином органе человека. Благодаря высокой точности и чувствительности ПЦР позволяет выявить даже труднодиагностируемый инфильтративный и диссеминированный туберкулёз лёгких, включая те случаи, когда все другие методы показали отрицательный результат.
- ИФА — при помощи метода иммуноферментного анализа возможно обнаружение в крови у больного антител к туберкулёзу и подтверждение его инфицированности. ИФА позволяет выявить скрыто протекающий или внелёгочный туберкулёз. Данный метод также применяют для подтверждения уже установленного диагноза.
Дифференциальная диагностика туберкулёза лёгких
Дифференциальная диагностика проводится в тех случаях, когда возникает необходимость распознать заболевание, имеющее схожие клинические проявления и симптомы с другими болезнями.
Некоторые заболевания имеют схожую с туберкулёзом картину даже при исследовании лёгких рентгеновским излучением. Поэтому для постановки точного диагноза врачи применяют несколько разных методик обследования больных.
Чтобы выбрать наиболее информативный метод, врач берёт за основу клинико-рентгенологические симптомы, такие как:
- Диссеминация.
- Округлые и полостные образования.
- Инфильтративно-пневмонические изменения.
- Увеличение ВГЛУ.
- Наличие в тканях лёгких полостей.
Для точной постановки диагноза на ранних стадиях болезни необходимо применять инструментальные методы, исследовать биопсийный материал, проводить цитологическое, морфологическое, бактериальное, иммунологическое обследование.
Что может исказить результат и помешать диагностике
Успешная борьба с туберкулёзом возможна только в случае постановки точного диагноза и проведения адекватного лечения пациента. Поэтому правильно выполненные анализы играют очень большую роль как для медиков, так и для самих больных.
Клиническая лабораторная диагностика включает особый раздел, рассматривающий проблему правильного проведения и расшифровки лабораторных анализов. Данный раздел содержит описание следующих этапов проведения анализов:
- Правила подготовки больного перед взятием анализа (к примеру, при взятии мокрот больному нельзя принимать пищу и пить много жидкости перед сдачей анализа, а при проведении ПЦР запрещено принимать антибиотики).
- Правила забора материалов.
- Правила транспортировки и хранения материалов.
- Правила выполнения анализов в лаборатории.
- Правила расшифровки полученных данных.
Ошибочная реакция может возникнуть при наличии аллергии, какого-либо иммунного или инфекционного заболевания, в случае игнорирования пациентом запрета мочить папулу водой после проведения Манту, и т. д.
Если медицинский персонал или пациент допустит хотя бы незначительную ошибку на одном из вышеперечисленных этапов, это повлечет за собой искажение результатов анализов.
Игнорирование симптомами, которые могут свидетельствовать о наличии туберкулёза, может привести к самым тяжёлым последствиям, включая летальный исход. Поэтому очень важно регулярно проходить обследование органов дыхания.
Современные методы диагностики туберкулёза позволяют выявлять заболевание на ранних стадиях, определять чувствительность возбудителя к тому или иному антибиотику и получать точную картину происходящих процессов в поражённом органе.
В случае раннего выявления заболевания человек имеет возможность сравнительно быстро вылечить туберкулёз, не испытывая при этом особенного дискомфорта и не подвергая опасности окружающих его людей.
Источник: https://pulmono.ru/legkie/tuberkulez/metody-diagnostiki-tuberkulyoza-u-vzroslyh
Легочный туберкулез: диагностика и лечение
врач, к. м. н., Юдинцева М. С., m.yudintseva@vidal.ru
Общие сведения
Туберкулез легких является наиболее распространенной формой туберкулеза. Связано это с тем, что основной механизм передачи туберкулеза – воздушно капельный, и микобактерии первично попадают в легкие.
- Следует понимать, что именно больные с легочной формой туберкулеза являются основным источником инфекции для окружающих их людей (бактериовыделители).
- Симптомы
Туберкулёз лёгких может длительное время протекать бессимптомно или малосимптомно и обнаружиться случайно при проведении флюорографии, рентгена грудной клетки, постановке реакции Манту.
Зачастую симптомы туберкулеза легких трудно отличить от симптомов бронхита, пневмонии или ОРВИ.
Основным тревожным знаком бывает сохранение симптомов длительное время и отсутствие улучшения на фоне стандартного лечения перечисленных заболеваний.
К основным симптомам туберкулеза легких можно отнести:
— кашель или покашливание с выделением мокроты, возможно с кровью; — длительное повышение температуры до 37-37,5 градусов; — быстрая утомляемость и появление слабости; — снижение или отсутствие аппетита, потеря в весе; — повышенная потливость, особенно по ночам;
— появление одышки при небольших физических нагрузках.
При сохранении хотя бы одного из перечисленных выше симптомов в течение трех недель необходимо срочно обратиться к терапевту или к врачу-фтизиатру. При подозрении на наличие туберкулеза пациента направляют в туберкулезный диспансер, где проводят все необходимые обследование и при подтверждении диагноза назначают лечение.
Диагностика
Диагностикой туберкулеза легких занимаются терапевт (или педиатр) по месту жительства и врачи-фтизиатры в туберкулезном диспансере или специализированном стационаре. В зависимости от возраста пациента диагностический план будет включать различные исследования.
У детей ключевое место в диагностике занимает проба Манту. Это специфическая реакция на внутрикожное введение туберкулина (вещество, являющееся продуктом жизнедеятельности микобактерий). Проба Манту проводится ежегодно всем детям при отсутствии противопоказаний.
В случае обнаружения положительной или гиперергической реакции педиатр может направить ребенка в туберкулезный диспансер для дальнейшего обследования. Однако следует понимать, что такая положительная реакция может быть проявлением как инфекционной аллергии так и поствакцинальной.
При оценке результатов принимают во внимание срок, прошедший с момента вакцинации или ревакцинации, характер и динамику предыдущих реакций.
Существуют строгие критерии по которым врач может отличить первичное инфицирование от поствакцинальной аллергии. При подозрении на инфицирование микобактериями назначают дополнительное обследование, которое в целом схоже с обследованием взрослых людей:
— обследование мокроты с проведением бактериоскопии и бактериологических исследований; — рентгенография лёгких;
— общий анализ крови (могут быть выявлены умеренное увеличение СОЭ, небольшой лейкоцитоз со сдвигом лейкоцитарной формулы влево, эозинофилия, лимфопения).
При необходимости назначают компьютерную томографию или магнитно-резонансную томографию легких, бронхоскопию, биопсию легких, рентген позвоночника, суставов, УЗИ органов брюшной полости и другие исследования.
При постановке диагноза указывают локализацию поражения, фазу патологического процесса, осложнения. По наличию или отсутствию выделения больным туберкулёзной палочки туберкулёз характеризуют как БК (+) или БК (-). БК+ пациенты являются активными бактериовыделителями и способны заражать окружающих людей воздушно-капельным путем.
Лечение
В ряде случаев для первичного обследования и лечения пациенту рекомендуют госпитализацию. Лечение проводит фтизиатр совместно с терапевтом (педиатром) и врачами других специальностей. Основой лечения является этиотропная химиотерапия. Лечение больных туберкулёзом длительное (6-18 мес) и включает несколько этапов (стационар-санаторий-противотуберкулёзный диспансер).
Химиотерапию начинают сразу после установления диагноза, проводят длительно и непрерывно.
Обычно назначают комбинацию из 2 и более лекарственных средств (к ним относятся такие препараты как изониазид, рифампицин, этамбутол, стрептомицин, пиразинамид и др).
Кроме того проводят комплекс неспецифических мероприятий, направленных на укрепление защитных сил организма (лечебное питание, витаминотерапию, физиопроцедуры, ЛФК и др.).
Лекарственные противотуберкулёзные препараты обладают рядом побочных эффектов и требуют строгого соблюдения режима применения. В то же время неправильное или недостаточное лечение превращает легко излечимую форму болезни в трудно излечимый лекарственно-устойчивый туберкулез.
Именно поэтому следует строго соблюдать все рекомендации врача подозам и срокам лечения. При отсутствии лечения смертность от активного туберкулеза доходит до 50% в течение одного-двух лет. В остальных 50% случаев нелеченый туберкулез переходит в хроническую форму.
Хронический больной продолжает выделять микобактерии и заражать окружающих.
Источник: https://www.vidal.ru/encyclopedia/pulmonologiya/legochnyi-tuberkulez
Туберкулез легких — виды и формы, разновидности, их особенности: внелегочный, как появляется туберкулезная палочка заболевания, от чего бывает
В длинном ряду видов легочных патологий туберкулез занимает одно из первых мест. Заболевание до недавнего времени считалось практически неизлечимым. И даже современная медицина, в век нанотехнологий и изобретений эффективных медикаментозных препаратов, не всегда может уничтожить болезнь.
Общие сведения
Туберкулез – инфекционное заболевание, чаще всего локализующееся в легких. Возбудитель болезни – палочка Коха, или микобактерия туберкулеза. Попадая в организм, она не всегда может внедриться в ткани тела.
В большинстве случаев микроб уничтожается клетками иммунной системы или остается в организме в закапсулированной форме. Считается, что до 1/3 населения планеты инфицировано микобактериями туберкулеза.
Как передается туберкулез от человека к человеку будем выяснять далее.
Главный путь проникновения в организм – воздушно-капельный. Находясь в одном помещении с больным открытой формой, можно вдохнуть капельки мокроты с содержащимися в ней бактериями. И даже контактный путь весьма вероятен, если проживать с туберкулезным больным в одной квартире.
Палочка Коха очень живуча, устойчива к воздействию низких и высоких температур, обработке дезинфицирующими веществами, влиянию кислой среды. Поэтому сохраняется даже в прокисшем молоке, может передаваться через продукты, произведенные из зараженного молока, в которых сохраняется длительное время. Ведь человек подвержен инфицированию не только человеческими микобактериями, но и бычьими.
Единственное, что уничтожает микобактерии на 100% – прямые солнечные лучи. Поэтому в пыльных темных углах палочка Коха может сохранять жизнеспособность годами.
Факторы распространения инфекции
Хотя распространение инфекции в 50-х годах прошлого столетия немного снизило обороты (1,4 млн. чел. ), однако с ростом населения к 1995 г. цифра общего количества умерших от туберкулеза на планете составила 3,1 млн. Самое страшное – это ежегодный рост больных.
В этом явлении решающее значение играет сразу несколько факторов:
- Плохо продуманные программы борьбы с туберкулезом (и не последнюю роль здесь играет позиция официальных органов);
- Связь между ВИЧ и туберкулезом – главным предрасполагающим к развитию туберкулеза моментом является падение уровня иммунитета;
- Уклонение от лечения больных открытой формой заболевания и несовершенство нормативно-правовой базы для принудительного лечения.
Здоровый образ жизни, соблюдение санитарно-профилактических норм, активная общественная позиция в отношении уклоняющихся от лечения больных, донесение до широких масс полной информации о заболевании – все эти мероприятия могут в значительной степени затормозить распространение инфекции.
Этиология и патогенез
Инфицирование воздушно-капельным путем обычно происходит в плохо проветриваемых тесных помещениях. За год один больной, выделяя огромное количество микобактерий, может заразить 10-15 человек.
Другие пути заражения встречаются гораздо реже, однако при нахождении рядом больного длительное время опасность увеличивается:
- Алиментарный – через зараженные продукты;
- Контактный – через повреждения на коже;
- Внутриутробный – от матери к плоду.
При первичном инфицировании микобактерии проникают в самые отдаленные участки легких и образуют очаг поражения. Затем происходит инфицирование лимфоузлов. Они вместе с очагом воспаления в легких составляют первичный туберкулезный комплекс.
Отсюда микобактерии разносятся по всем тканям организма, и последующее прогрессирование заболевания находится в прямой зависимости от состояния иммунитета. У большинства людей микобактерии уничтожаются. В некоторых случаях очаг в легких капсулируется.
При слабом иммунитете по истечении инкубационного периода зараженный человек начинает болеть.
Вторичное заражение может произойти через несколько лет, в результате повторного инфицирования или реактивации старого очага заражения. В подавляющем большинстве (до 85%) туберкулез поражает легкие, но может произойти заражение и других тканей или органов.
Признаки
Определить начало заболевания весьма проблематично. Пока не закончится инкубационный период, лабораторные анализы мало о чем могут рассказать. Однако при появлении первоначальных симптомов следует обязательно пройти обследование:
- Изменение внешности. Больной начинает стремительно худеть, на фоне прежнего аппетита, а кожа становится бледной при появлении лихорадочного, «чахоточного», румянца на щеках;
- Повышенная t. В течение длительного срока (3-4 недели) наблюдается незначительная гипертермия, особенно ночью. Обычно сопровождается ознобом и сильной потливостью;
- Кашель. На начальном этапе сухой и навязчивый, позже он переходит во влажный. Заподозрить наличие туберкулеза позволяет отсутствие других симптомов простуды;
- Боль в груди. Появляется на поздних стадиях, хотя в начале заболевания может присутствовать, локализуясь под ребрами.
С развитием патологии симптомы усиливаются, а в мокроте появляются кровянистые выделения. Помимо этого, с прогрессированием болезни микобактерии распространяются по организму, становясь причиной развития патологических состояний в других органах и системах.
Какие бывают виды и их причины
По степени распространения и тяжести симптомов в отдельных участках организма различают легочные и внелегочные формы заболевания.
Туберкулез легких
Заболевание локализуется в легких, характеризуясь воспалительными изменениями специфического характера. Имеет множество форм и проявлений. Лечение туберкулеза легких у взрослых происходит только по назначению врача.
Милиарный
Данная форма патологии протекает без выраженной лимфогенной стадии, в большинстве случаев инфицированы только легкие – в них появляется множество мелких туберкулезных бугорков.
Однако эта форма является гематогенной, поэтому нередки случаи проникновения инфекции и в другие органы и системы.
Как следствие первичной инфекции, может возникать в детском возрасте, для взрослых больше характерно вторичное поражение.
Очаговый
Диагностируется как вторичная инфекция, при этом характерно наличие немногочисленных продуктивных очагов размером не более 1 см. Поражения, в большинстве случаев, локализуются в верхних долях легкого, захватывая не более 1-2 сегментов кортикальных отделов.
На начальных стадиях симптоматика не выражена, обычный путь диагностирования – профилактические флюорографические обследования. Из всех случаев туберкулеза на долю этой формы приходится 15-20% случаев заболеваний.
Кавернозный
Данная форма развивается на фоне других видов заболевания: очагового, инфильтративного, первичного комплекса. Характеризуется образованием каверн – стойких полостей распада легочной ткани.
При наличии размытых симптомов, характерных для начальных стадий, диагностировать заболевание можно по присутствию кровянистых выделений в мокроте, а также после проведения рентгенографии и лабораторных исследований мокроты.
Диссеминированный
Слово диссеминация означает распространение возбудителя из первичного очага инфицирования а другие органы и системы. Пути распространения могут быть гематогенными, лимфогенными, лимфогематогенными. Таким образом, в процессе заболевания образуются множественные очаги, различные по размерам и времени образования, т. е. пребывают на различных стадиях развития.
Инфильтративный
Является формой очагового туберкулеза, с преимущественными признаками обширного воспаления легочной ткани и инфильтрации. При этом наблюдаются экссудативные изменения с казеозным некрозом в центре и, часто, наличием деструкции легочной ткани.
Инфильтративная форма заболевания – вторичное проявление туберкулезной инфекции и диагностируется в 60-70% всех случаев туберкулеза.
Фиброзно-кавернозный
Данная форма появляется при прогрессировании любой другой формы заражения. Характеризуется появлением фиброзных изменений в окружающей каверну легочной ткани. Фиброз – разрастание соединительной ткани с появлением рубцовых изменений, т. е. замещение функциональной ткани легких на соединительную.
Цирротический
Является заключительной стадией заболевания, при которой наблюдается преобладание пневмоцирроза (замещения легочной ткани на соединительную) над специфическими поражениями. При этом симптомы проявляются в самой тяжелой форме: кашель, одышка, дыхательная и сердечная недостаточность, кровохарканье.
Туберкулезный плеврит
Эта форма туберкулеза характеризуется развитием воспаления в плевре – оболочке, покрывающей легкие и выстилающей грудную полость. Воспаление сопровождается накоплением экссудата в этой полости, и в большинстве случаев этот процесс является осложнением других видов заболевания.
Данный вид заболевания характерен развитием при первичном инфицировании и, соответственно, чаще всего встречается у молодых людей.
Туберкулема легких
Когда ставится диагноз «туберкулема легких» – это значит, что в легких обнаружили отмершие клетки творожистой консистенции, отгороженные от остальной части легких капсулой.
Такая капсула может находиться в 3 стадиях развития: прогрессирующей, стабильной и регрессирующей. В двух последних состояниях обнаружить ее проблематично – ведь симптомы напоминают обычное недомогание.
И только при рентгенограмме можно с достаточной степенью точности поставить диагноз.
Внелегочные виды и как они передаются
При длительных, не поддающихся лечению заболеваниях различных органов и систем врач может заподозрить наличие внелегочного туберкулеза.
Чтобы достоверно установить корректный диагноз, необходимо попасть на прием к фтизиатру – специалисту, занимающемуся лечением только туберкулеза, а также пройти ряд обследований.
Своевременное обращение и полный курс лечения обычно позволяют вылечить заболевание, которое имеет несколько форм и затрагивает жизненно важные органы.
Туберкулез лимфоузлов: симптомы
Первичное заражение туберкулезом всегда происходит с инфицированием лимфоузлов. Дальше инфекция может не пойти – в случае сильного иммунитета. Однако если он ослаблен, эти органы подвергаются атаке первыми после легких. Поражаются в первую очередь связки под челюстью и шеей, а также яремные. Иногда инфекция проникает в подключичные, подмышечные и паховые участки системы.
Зараженные лимфоузлы увеличиваются, становятся твердыми и подвижными, но при надавливании не болезненными. Болезненные ощущения появляются позже, если болезнь не лечится.
Диссеминированный туберкулез легких: можно ли заразиться от больного человека
При данной форме в легких образуются множественные очаги поражения в результате рассеивания микобактерий. Пути распространения могут быть лимфогенными, гематогенными, лимфогематогенными и очень редко – лимфобронхогенными.
При первичном заражении данная форма возникает редко – в 5-9%, среди уже стоящих на учете пациентов – в 12-15% случаев.
Чаще всего данная форма диагностируется при значительном снижении иммунитета – в результате заболевания или в силу возраста.
Туберкулез мочеполовой системы – риск заражения
Нефротуберкулез чаще всего поражает почки, хотя иногда очаг воспаления может локализоваться в мочевом пузыре или мочеточниках.
Повышенному риску возникновения подвергаются лица с воспалительными заболеваниями мочеполовой системы, имеющие длительный контакт с больным туберкулезом.
Проникновение микобактерий может происходить гематогенным путем из легких либо при прямом проникновении возбудителя.
Данная форма характеризуется, помимо общих симптомов, дискомфортом при мочеиспускании, тупыми поясничными болями, появлением в моче кровянистых выделений.
Туберкулез костей и суставов
При этом виде туберкулеза происходит поражение опорно-двигательного аппарата с разрушением костей и функциональными нарушениями пораженных частей скелета. Среди внелегочных форм заболевания на долю этого вида приходится 20% случаев, а заболеваемость от общего числа составляет 3,4%.
Первая фаза, помимо общей симптоматики, характеризуется появлением ощущения тяжести в спине, незначительных болях в позвоночнике и суставах. Они быстро прекращаются после отдыха. Эта стадия длится от нескольких недель до нескольких месяцев.
Позже болевые ощущения усиливаются, нарушая обычную подвижность, пораженный участок воспаляется, образуется свищ, через который выделяется гной.
При своевременном и полном лечении возможно полное восстановление работоспособности пораженных участков.
Туберкулезный менингит
Развивается как вторичная инфекция у больных туберкулезом при проникновении микобактерий в нервную систему и дальше в мозговые оболочки вследствие нарушения сосудистого барьера.
Повышенному риску подвергаются лица с пониженным уровнем иммунитета в силу сезонной адаптации (весна-осень), возраста (пожилого или детского), наличия других инфекций, при травмах.
В начальной стадии на фоне общего ухудшения состояния больного (вялость, плохой аппетит, повышение t) появляются головные боли, которые через несколько дней усиливаются. Начинается рвота, у детей беспокойное поведение, резкое снижение веса, запор, парез лицевого и глазодвигательного нерва.
Заболевание развивается постепенно, однако встречаются быстро прогрессирующие случаи, особенно у детей.
Формы заболевания
При проникновении микобактерии внутрь организма происходит ее внедрение в ткани (в 80%) легкого, либо уничтожение ее клетками иммунной системы. Каждый десятый, подвергшийся инфицированию, заболевает этой опасной болезнью.
И в течение инкубационного периода (от нескольких месяцев до 2 лет) болезнь находится в скрытой форме. В этот период больной не опасен для окружающих, однако с переходом к активной жизнедеятельности микобактерии могут выделяться в окружающую среду.
В зависимости от локализации очага воспаления, различают открытую и закрытую формы туберкулеза.
Закрытая
Статус больного может меняться на протяжении заболевания и полностью зависит от эффективности применяемой терапии. При закрытой форме туберкулёза, как правило, очаги поражения находятся на периферических участках легкого. К таким видам заболевания относятся:
- Почти все формы детского туберкулеза;
- Поражение лимфоузлов внутри грудной клетки;
- Туберкулез всех внелегочных форм;
- Туберкулема – этот очаг закапсулирован, однако всегда существует вероятность ее вскрытия;
- Начальные стадии заболевания, когда образуются небольшие очаги воспаления и человек еще чувствует себя здоровым.
Чтобы не допустить бактериовыделения и активизации процесса, необходимо уделять внимание мерам профилактики и укреплению иммунитета.
Открытая
При этой форме воспаление локализуется вблизи воздухоносных путей и, соответственно, при прогрессировании заболевания, микобактерии начинают выделяться в окружающую среду. Обнаружить бактерии достаточно просто при лабораторных исследованиях мокроты.
Такой больной должен в обязательном порядке проходить лечение в стационаре, чтобы минимизировать заражение окружающих.
В большинстве случаев открытая форма возникает при первичном инфицировании, когда больной не подозревает о наличии инфекции и длительное время принимает симптомы туберкулеза за проявления других патологий. Характерным признаком открытой формы является постоянный сильный кашель.
Профилактика
Как лечить туберкулез? Эффективность профилактики туберкулеза зависит от своевременности и параллельного принятия мер по нескольким направлениям:
- Вакцинация (на 3-5 день жизни) и ревакцинация (в 7, 14 и 17 лет) БЦЖ;
- Химиопрофилактика контактных и инфицированных;
- Противорецидивное лечение у переболевших туберкулезом.
Помимо этих основных мероприятий, следует уделять внимание еще нескольким моментам:
- Постоянному укреплению иммунитета;
- Регулярным флюорографическим обследованиям;
- Отказу от вредных привычек;
- Полноценному сбалансированному питанию;
- Соблюдению правил личной гигиены.
Симптомы снижения иммунитета
Осложнения гайморита описаны здесь.
Лекарства для иммунитета взрослым //drlor.online/diagnostika-lechenie/immunitet/lekarstva-dlya-povysheniya-urovnya-u-vzroslyx.html
Видео
Выводы
Туберкулез – смертельно опасное заболевание, и микобактерии чрезвычайно устойчивы в окружающей среде. Поэтому необходимо максимум усилий направлять на профилактику заболевания, особенно в отношении детей.
При появлении подозрительных симптомов обязательно пройдите флюорографию, сделайте другие анализы. Заболевание на ранних стадиях полностью излечимо. Не подвергайте себя и своих близких неоправданному риску.
Также читайте про такие серьезные заболевания легких – как хроническая обструктивная болезнь и бессимптомная пневмония.
Источник: https://drLOR.online/zabolevaniya/legkix/tuberkulez/kakie-byvayut-vidy-tuberkuleza.html