Из всех опасных инфекционных заболеваний у детей менингококцемия — одна из самых коварных и непредсказуемых. Даже условно стандартное ее течение крайне тяжело переносится маленькими пациентами, а период полного выздоровления может быть весьма длительным.
Однако достаточно часто встречается так называемая молниеносная менингококцемия, которая способна привести к летальному исходу буквально за несколько часов.
Что делать родителям, чьи дети оказались в числе зараженных? Как диагностируется и лечится менингококцемия? Существуют ли действенные методы профилактики? Давайте разбираться вместе.
Возбудитель менингококцемии и пути заражения
Заболевание вызывает любой из множества штаммов менингококка (Neisseria meningitidis), а непосредственным источником может стать заболевший человек или уже выздоровевший носитель.
Им обычно является взрослый, который зачастую даже не подозревает об этом. Сам же менингококк крайне неустойчив: вне организма он за 20-30 минут погибает.
Типичный путь заражения — воздушно-капельный, причем во время эпидемии заболевают чаще всего подростки, а вне ее — совсем маленькие дети.
Попав на слизистую оболочку носоглотки, Neisseria meningitidis провоцирует сильный воспалительный процесс, в результате чего развивается менингококковый назофарингит (95% случаев).
Если же иммунитет ребенка не смог справиться с проблемой, микроб по кровотоку разносится по всему организму, выделяя при этом особый эндотоксин, который и становится в итоге первопричиной инфекционно-токсического шока (5% случаев).
Поражаемые органы и системы:
- легкие;
- суставы и опорно-двигательный аппарат;
- надпочечники;
- сетчатка глаза;
- сердце;
- головной и спинной мозг.
Молниеносная менингококцемия может спровоцировать гнойный менингит (менингоэнцефалит), а в самых тяжелых случаях гной способен попасть в головной мозг. Состояние такого маленького пациента оценивается как критическое, поэтому ему необходимы экстренные реанимационные мероприятия.
Выздоровевший ребенок приобретает стойкий иммунитет, но период восстановления может оказаться достаточно длительным.
Симптоматика
Клинические проявления зависят от штамма микроба, состояния иммунитета малыша в момент заражения, формы болезни и множества других факторов, поэтому поставить правильный диагноз под силу только квалифицированному врачу-инфекционисту. Также заметим, что переболевший ребенок может быть носителем, но никаких проявлений болезни не будет.
Вероятные симптомы:
- быстрое повышение температуры до 40 градусов;
- крайняя вялость;
- значительное ухудшение общего самочувствия;
- рвота, тошнота;
- появление сыпи (об этом читайте чуть ниже);
- небольшая припухлость суставов;
- боль во время движения.
Молниеносная менингококцемия:
- стремительное повышение температуры до 41 градуса;
- обильная сыпь, которая очень быстро формирует огромные по площади пятна;
- носовые и желудочные кровотечения;
- резкое снижение артериального давления;
- учащение сердцебиения;
- проблемы с мочеиспусканием вплоть до его полного прекращения.
Эти симптомы требуют немедленной помощи, при отсутствии которой ребенок погибает в течение 24 часов.
Сыпь и менингококцемия:
- чаще всего бывает в форме звездочек;
- цвет: сине-фиолетовый;
- типичная локализация: грудь, живот, ягодицы, щеки, бедра.
- возможно появление звездочек на склерах.
Диагностика
По каким признакам доктор может определить, что у ребенка именно менингококцемия? Ведь жалобы маленького пациента или его родителей — не самый надежный в данном случае источник информации. Врач, безусловно, примет их во внимание, но гораздо большее значение будут иметь другие факторы.
Как распознать болезнь:
- анализ субъективных жалоб;
- общий осмотр;
- выяснение состояния ЛОР-органов;
- составление подробного анамнеза (когда начало сыпать, возможность контакта с носителем, эпидокружение и др.);
- определение менингеальных клинических проявлений: ригидность затылочных мышц, симптомы Брудзинского и Кернига, характерная поза «легавой собаки».
Лабораторная диагностика:
- клинический анализ крови: увеличение числа лейкоцитов (преобладают незрелые формы), снижение уровня лимфоцитов, повышенная СОЭ;
- мазок капли крови;
- спинномозговая пункция с последующим анализом ликвора (процедура не самая приятная, но крайне информативная);
- посев крови с определением индивидуальной чувствительности к антибиотикам;
- мазок содержимого носовых выделений;
- ПЦР-анализ ликвора и крови (позволяет с высокой точностью выявить ДНК возбудителя).
Для окончательной постановки диагноза может потребоваться консультация невролога или инфекциониста.
Лечение менингококцемии
Чем раньше оно будет назначено, тем больше шансов на полное выздоровление и минимизацию рисков осложнений. Но эффективное лечение возможно только при условии наличия результатов лабораторных анализов.
Основные методы и приемы:
- адресная антибактериальная терапия;
- промывание носа мягкими антисептическими препаратами (если есть признаки назофарингита);
- жаропонижающие (внутримышечно);
- раствор глюкозы с витаминами (внутривенно);
- гормональные препараты;
- витаминные комплексы;
- антигистаминные и мочегонные средства.
Лечение менингококцемии у детей возможно только в условиях стационара!
Осложнения
Менингококцемия, особенно если лечение было начато с опозданием, часто приводит к различным негативным последствиям для здоровья.
Наиболее вероятные осложнения:
- воспаление твердой мозговой оболочки (менингококковый менингит);
- инфекционно-токсический шок;
- общая интоксикация организма;
- астенический синдром;
- гемипарез (значительное снижение мышечной силы половины тела);
- проблемы со слухом;
- развитие эпилепсии (это крайне маловероятно, но теоретически возможно, особенно если лечение было начато с опозданием).
Меры профилактики
Они не дают абсолютной гарантии безопасности, но значительно снижают вероятность инфицирования. Если же это случилось, течение болезни будет значительно более мягким.
Как предотвратить менингококцемию?
- своевременная вакцинация;
- соблюдение карантинного режима;
- превентивная профилактика антибиотиками при очень высоком риске заражения;
- общее закаливание организма;
- профилактический прием витаминных препаратов;
- отказ от посещения общественных мест при высокой эпидемиологической опасности;
- исключение переохлаждения.
Менингококцемия — заболевание очень серьезное. Оно требует квалифицированной диагностики и комплексного лечения, но в большинстве случаев заканчивается благополучно. Здоровья вам и вашим детям!
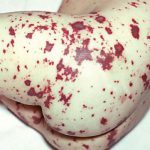
Как выглядит сыпь при менингококцемии на фото:
Картинки кликабельны.
Источник: http://detlek.ru/infekcii/meningokokcemija-u-detej.html
Менингококковая инфекция, менингококцемия: этиология, клиника, лечение, профилактика
Заболеваемость в экономически развитых странах составляет 5 случаев на 100 тыс.населения, в развивающихся странах — от 10 до 25 случаев на 100 тыс. населения. В странах Африки к югу от Сахары каждые 7-14 лет возникают эпидемии, во время которых уровень заболеваемости достигает 1000 случаев на 100 тыс.населения.
Этиология менингококковой инфекции
Возбудитель менингококковой инфекции — менингококк Вексельбаумана (Neisseria meningitidis) — грамотрицательный диплококк, неподвижный, спор не образует, способен продуцировать гемолизин, гиалуронидазу, имеет капсулу.
При гибели меннингококка высвобождается эндотоксин липополисахаридной природы, который является основной токсической субстанцией менингококка. Менингококк способен к образованию L-форм, что обусловливает затяжное течение и развитие хронической менингококцемии.
Менингококк требователен к условиям культивирования, хорошо растет на средах, содержащих человеческий или животный белок (кровяной агар), требователен к температурному режиму.
По строению капсульного полисахарида менингококки подразделяются на 12 серологических групп: A, B, C, X, V, Z и другие, в том числе наибольшую роль в патологии человека имеют менингококки группы А. При хранении на питательных средах менингококк быстро теряет капсулу с образованием маловирулентных штаммов — «атипичных штаммов». Главными факторами патогенности менингококка является эндотоксин и капсула.
Возбудители неустойчивы к низким температурам. Под действием ультрафиолетовых лучей менингококк погибает практически мгновенно, чувствителен он и ко всем дезинфектантам.
Эпидемиология
Источником инфекции является только человек: больной и бактерионоситель. Основным источником инфекции считаются бактерионосители менингококка. Это связано с тем, что на одного больного с клинически выраженными признаками заболевания приходится до 200 носителей менингококка.
Продолжительность носительства менингококков составляет в среднем 2-3 недели, у некоторых лиц — в течение 6 и более недель. Носители менингококков является источником заражения более чем для 80% от общего числа инфицированных, тогда как больные генерализованными формами инфекции — не более чем для 1-2%, а больные назофарингитом — для 10-20%.
Больной наиболее заразен в начале болезни, особенно при наличии у него катаральных явлений в носоглотке.
Механизм передачи возбудителя — аспирационный. Путь передачи — воздушно-капельный (при разговоре, кашле, чихании).
Поскольку менингококк неустойчив во внешней среде, для заражения имеет значение длительность контакта, скученность в помещениях, особенно в спальных комнатах, в тесных, плохо вентилируемых жилых комнатах, общественных местах.
Восприимчивость к менингококковой инфекции всеобщая. Особенностью является то, что большая часть инфицированных лиц переносит заболевание в виде бессимптомного носительства. Менингококковая инфекция встречается в любом возрасте, однако, до 80% всей заболеваемости приходится на детей первых трех лет жизни. Индекс контагиозности 10-15%.
Патогенез менингококцемии
Входными воротами служат слизистые оболочки носоглотки. В случае преодоления этого барьера менингококк проникает в кровь с развитием менингококцемии. Под действием бактерицидного действия крови менингококки погибают с высвобождением эндотоксинов.
Эндотоксины способствуют:
— расстройству гемодинамики, прежде всего, в системе микроциркуляции;
— активируют кинин-калликреинову систему, одним из представителей которой является подавляющий миокард фактор (ПМФ), повреждают эндотелий сосудов, главным образом артериол, венул, капилляров;
-способствуют развитию ДВС-синдрома;
-визывают метаболический ацидоз,
-блокируют потребление кислорода митохондриями и т.д.
В случае выздоровления на второй неделе болезни в крови появляются специфические антитела против капсульного антигена. Иммунитет нестойкий и типоспецифический (направленный против одной определенной серогруппы менингококков).
Клиника менингококцемии
Согласно МКБ-10 острая менингококцемия идет под кодом А39.2, хроническая — А39.3.
Характерными клиническими признаками типичной формы менингококцемии является выраженная интоксикация и наличие сыпи.
Уже в первые часы болезни на фоне гипертермии и выраженных симптомов интоксикации (головная боль, головокружение, слабость, отсутствие аппетита) на коже ягодиц, бедер, голеней, в паховой и подмышечных областях появляется геморрагическая сыпь, причем геморрагии у одного и того же больного могут быть различной величины (петехии, пурпура, экхимозы). Сыпь представляет собой звездочки неправильной формы, плотные на ощупь, выступает над поверхностью кожи. Иногда геморрагические элементы сочетаются с розеолезно- или розеолезно-папулезной сыпью. Так как высыпания происходит одновременно, то элементы могут иметь различную окраску. При тяжелом течении сыпь может располагаться на любом участке тела, элементы сыпи склонны к слиянию и иногда достигают 10 и более сантиметров с некрозом кожи в центре. Появление геморрагической сыпи у взрослых больных на лице (кроме век) говорит всегда о тяжелом течении болезни. Обратное развитие сыпи зависит от ее характера и распространенности поражения кожи. Розеолезная и петехиальная сыпь довольно быстро исчезают бесследно, значительные геморрагии часто вызывают некрозы с отторжением ткани и последующим рубцеванием.
типичная сыпь при менингококцемии — звездчатая геморрагическая сыпь
Геморрагический синдром при менингококцемии может проявиться и наличием энантемы: кровоизлияния в склеры, конъюнктивы, слизистые оболочки носоглотки. Могут быть носовые и желудочные кровотечения, микро- и макрогематурия.
Летальнисть при менингококцемии, что протекает остро, достигает 40%.
Хроническая менингококцемия характеризуется периодическими рецидивами. При посеве крови выделяют менингококк той же группы, что и при острой стадии.
Лабораторная диагностика менингококцемии
В общем анализе крови у больных с менингококцемией выявляется лейкоцитоз с нейтрофилезом и сдвигом лейкоцитарной формулы влево до миелоцитов, токсическая зернистость нейтрофилов, анэозинофилия, тромбоцитопения, небольшая анемия. СОЭ значительно (до 40 — 60 мм/ч) увеличивается.
В общем анализе мочи за счет токсического раздражения почек могут быть обнаружены следы белка, цилиндры, эритроциты.
Из специфических методов лабораторной диагностики основное значение имеет бактериологический. Бактериологическому исследованию подлежат кровь и смыв с носовой части горла. Слизь из носоглотки берется натощак или через 3 часа после еды.
Стерильный тампон подводится под мягкое небо, при этом шпателем следует нажимать на корень языка. Тампон не должен касаться зубов и слизистой щеки и языка. Кровь берется в количестве 10 мл (желательно до назначения антибиотиков). В отличие от большинства бактерий менингококки чувствительны к температурному режиму и требовательны к питательным средам.
В связи с этим посевы следует проводить у постели больного на кровяной агар. Для соблюдения температурного режима используют грелку или водяную баню с температурой 37˚С. Транспортировка материала в бактериологическую лабораторию осуществляют как можно быстрее (хранить материал в термостате можно не более 2-х часов), соблюдая также температурный режим — 37˚С.
Ответы при посеве крови получают не ранее чем через 4 дня с момента посева. Выделение менингоккока из крови является абсолютным подтверждением диагноза. В то же время негативные результаты бактериологических исследований на менингококк ни в коей мере не исключают диагноз менингококцемии, если заболевание протекает клинически в типовой форме.
Для экспресс-диагностики можно использовать бактериоскопический метод. Выявление внутриклеточно и внеклеточно расположенных грамотрицательных диплококков в мазке крови является весомым аргументом в пользу менингококцемии.
В последние годы можно использовать ПЦР с целью выявления ДНК менингококка.
Для ретроспективной диагностики используют серологические методы исследования (РПГА, ИФА и др.). Исследование крови проводят в динамике через 7 — 10 дней.
Neisseria meningitidis на сывороточном агаре. Колонии менингококков в проходящем свете имеют голубоватый оттенок, полупрозрачные, с ровными краями и гладкой поверхностью.
Осложнения
- В острый период менингококцемии может развиться:
• эндотоксический шок;
• острая недостаточность надпочечников (синдром Уотерхауза — Фридериксена);
• отек мозга в результате токсического поражения ЦНС;
• острая почечная недостаточность; - • панофтальмит.
- В период реконвалесценсии менингококцемии иногда развивается:
• гангрена пальцев конечностей;
• слепота после перенесенного панофтальмита; - • анкилоз суставов после гнойного артрита.
Лечение менингококцемии и ее осложнений
На догоспитальном этапе главное в терапии больных с менингококцемией — не допустить развитие инфекционно-токсического шока. Больных необходимо доставлять в стационар реанимационной бригадой.
Перед транспортировкой ввести глюкокортикоиды и начать инфузионную терапию.
В этиотропной терапии препаратом выбора при менингококцемии является антибиотик бактериостатического действия — левомицетин-сукцинат, который назначают по 1,0 граму 3-4 раза в сутки.
Патогенетическая терапия направлена на восстановление микроциркуляции и купирования ДВС-синдрома. Для воздействия на отдельные патогенетические механизмы ИТШ применяют фармакологические препараты, которые вводят через системы внутривенных вливаний или вместе с кристаллоидными НЕ щелочными растворами.
Всем больным для контроля центрального венозного давления (ЦВД) устанавливают центральный венозный доступ, для контроля диуреза проводят катетеризацию мочевого пузыря, для энтерального питания — устанавливают назогастральный зонд.
Наличие гипоксии требует ингаляции через носовые катетеры хорошо увлажненного кислорода.
С целью коррекции дефицита объема эффективно циркулирующей крови больным попеременно назначают кристаллоидные и коллоидные растворы.
Кристаллоидные растворы не влияют на коагуляционный потенциал, способствуют «разведению» токсинов, что приводит к уменьшению их концентрации в крови. Кристаллоидные растворы чередуют с коллоидными растворами, которые способствуют перемещению жидкости из интерстициального во внутрисосудистое русло, тем самым уменьшают интерстициальный отек, гиповолемию, сгущение крови. С коллоидных растворов предпочтение отдается растворам гидроксиэтилкрахмала (рефортан, стабизол, Гелофузин), можно использовать альбумин, декстраны. Так, внутривенно введен реополиглюкин, обволакивает тонкой пленкой клетки крови, препятствуя агрегации тромбоцитов, эритроцитов. Общее количество инфузионных растворов при непрерывном капельном введении может быть доведено до 4000 мл, при этом количество колоидних растворов не должно превышать 1200 мл, в том числе синтетических 800 мл. При развитии острой почечной недостаточности необходимо ограничить инфузии, а АД поддерживать с помощью допамина. С целью восстановления почечного кровотока показано медленное со скоростью 18-20 капель в минуту введение небольших доз допамина (50 мг в 250 мл 5% раствора глюкозы). Необходимо иметь в виду, что допамин вызывает вазодилатацию почечных сосудов только в малых дозах при медленном введении. При более быстрой инфузии эффект будет противоположным. Для контроля диуреза необходимо постоянное катетеризация мочевого пузыря. Мочеиспускания до 1 мл в минуту свидетельствует об адекватной перфузии паренхиматозных органов и является основным показателем эффективности терапевтических мероприятий. При отсутствии диуреза, но нормальном АД, показан лазикс 2 мг / кг.
При развитии эндотоксического шока эффективными считаются глюкокортикоиды, которые, обладая альфа-блокирующим действием, способствуют восстановлению кровообращения на уровне капиляров, снимая спазм посткапиллярных сфинктеров, стабилизируют клеточные и, особенно, лизосомальные мембраны, предотвращают трансформации кининогенов в кинины. В начале лечения одномоментно вводят 90-120 мг преднизолона или другие препараты в эквивалентных дозах. При ИТШ I-II степени при положительном эффекте дальнейшее введение гормонов повторяют в тех же дозах с интервалом 6-8 часов. При отсутствии положительных гемодинамических сдвигов на фоне внутривенных капельных инфузий осуществляют повторные введения 60-90 мг преднизолона через каждые 15-20 минут. После достижения стойкого положительного эффекта переходят на обычные при тяжелом заболевании суточные дозы.
Наличие тромбогеморрагического синдрома требует назначения антикоагулянтных препаратов. Назначение гепарина в первые фазы шока представляет единственную возможность избежать некрозов в жизненно важных органах. Гепарин вводят внутривенно сначала одномоментно 5000 ЕД, а затем через 4-6 часов капельно по 5000 ЕД в 0,9% растворе натрия хлорида или 5% растворе глюкозы (100 мл) под контролем свертываемости крови. Количество введение гепарина определяет необходимость поддерживать время свертывания крови на уровне не более 18 мин по Ли-Уайту.
Нужно помнить, что ацидоз инактивирует действие гепарина. При рН 7,2 даже в присутствии гепарина развивается ДВС. Поэтому необходимо назначение щелочных растворов: лактасоль, 4% р-р бикарбоната натрия. При коагулопатии потребления и снижении коагуляционного потенциала крови показана криоплазма.
Коррекции микроциркуляции, нормализации гемостаза и реологических свойств крови способствует введение трентала (пентоксифиллина). Целесообразно введение ингибиторов фибринолиза — протеиназ (контрикал). Для улучшения тканевого метаболизма вводят препараты калия. Для профилактики всасывания токсических метаболитов из кишечника в кровоток используют энтеросорбенты. Лечение острой надпочечниковой недостаточности основывается, главным образом, на заместительной терапии. Срочно вводится гидрокортизон в разовой дозе 100 — 150 мг и преднизолон в этой же дозе внутримышечно. Препараты вводятся 4 раза в сутки.
С целью стабилизации водно-солевого баланса вводят препараты минералокортикоидов.
Нормализацию ОЦК и электролитного баланса проводят изотонический раствор — 5% раствор глюкозы в сочетании с раствором «Дисоль». Для борьбы с гиперкалиемией вводят глюконат кальция 10% по 10 мл внутривенно.
Профилактика менингококковой инфекции
Раннее выявление больных, санация их и носителей менингококка. Повышение неспецифической резистентности людей (закаливание, своевременное лечение заболеваний верхних дыхательных путей).
Специфическая профилактика осуществляется с помощью вакцин, применение которых оправдано только на основании результатов серотипирования выделенных возбудителей. Используются менингококковые А и В вакцины, которые имеют ограниченный антигенный состав, то есть в ответ на них вырабатываются антитела только к серогруппе А или В.
Показанием к профилактической вакцинации является повышенная заболеваемость (2 и более на 100000 населения) в текущем году. Вакцинация проводится в группах риска инфицирования.
Источник: https://medjournal.info/meningokokkovaya-infekciya-meningokokkcemiya-ehtiologiya-klinika-lechenie-profilaktika/
Менингококковая инфекция
Менингококковая инфекция вызывается менингококками, и может принимать разнообразные формы – от бессимптомного носительства до крайне тяжелого менингококкового сепсиса (менингококцемии). Чаще заболевают дети.
Возбудитель менингококковой инфекции относится к диплококкам, бактериям, образующим пары
Причины и факторы риска
Возбудителем менингококковой инфекции является грамотрицательный микроорганизм Neisseria meningitidis, относящийся к диплококкам, т. е. бактериям округлой бобовидной формы, которые образуют пару. Менингококк не имеет жгутиков и не может передвигаться, но имеет капсулу, которая обеспечивает ему защиту от фагоцитоза при попадании в организм. Спор не образует.
Данный вид инфекции является антропонозной, что означает передачу только от человека к человеку. Менингококк очень нестоек во внешней среде, срок его жизни вне организма человека составляет около получаса. Передается воздушно-капельным путем, источником заражения служит больной человек или бессимптомный носитель.
Известно 12 серотипов возбудителя, часть из которых (A, B, C, W, X и Y) могут вызывать эпидемические вспышки.
Восприимчивость к менингококкам довольно высокая и инфекция широко распространена, однако при инфицировании заболевают не все, а только люди с ослабленным иммунитетом – по этой причине заболеванию в большей степени подвержены дети, в силу недостаточной зрелости иммунной системы.
У большинства заболевших менингококковая инфекция вызывает острый назофарингит, который по своему течению мало чем отличается от обычного ОРЗ.
При вдыхании воздушной взвеси, содержащей Neisseria meningitidis, возбудитель попадает в нос и/или рот, распространяется по носоглотке и вызывает воспаление, которое хотя и носит острый характер, как правило, разрешается в течение нескольких дней.
Однако у некоторых людей инфекция проникает в другие органы и системы, поражая их, а в тяжелых случаях принимает тяжелую генерализованную форму. Менингококки способны преодолевать гематоэнцефалический барьер, попадая в головной мозг и поражая мозговые оболочки (менингит), а иногда и собственно мозговую ткань (менингоэнцефалит).
Основным фактором риска, таким образом, является снижение защитных сил организма. Имеет значение также осложненная эпидемическая обстановка и скученность, особенно в детских учреждениях.
Отмечается некоторая сезонность заболеваемости – риск заболеть повышается в весенние месяцы, хотя не является нулевым на протяжении всего года.
После перенесенного заболевания формируется довольно стойкий иммунитет, однако он имеет группоспецифический характер, что означает устойчивость лишь к одному серотипу возбудителя. Повторные случаи заболевания встречаются крайне редко, тем не менее, они не исключены при инфицировании менингококком другого серотипа.
Формы заболевания
Болезнь может протекать в скрытой форме – бактерионосительства. Бактерионосительство возникает тогда, когда иммунная система недостаточно сильна, чтобы не допустить инфицирования, но достаточно сильна для того, чтобы не дать развиться заболеванию.
Наиболее распространенной формой менингококковой инфекции, с которой сталкиваются большинство инфицированных, является острый назофарингит. Однако если возбудителю удается преодолеть местный барьер, он попадает в кровь и разносится по всему организму, приобретая генерализованный характер.
В этом случае говорят о менингококцемии, которая может привести к менингиту, менингоэнцефалиту или развитию сочетанных форм (любые комбинации одной или нескольких генерализованных форм).
Генерализованные формы менингоинфекции составляют 0,5% от всех случаев инфицированния Neisseria meningitidis
Менингококки, с током крови распространяясь по организму, способны поразить не только носоглотку или мозговые ткани, но и отдаленные органы и ткани – сердце (миокардит), суставы (артрит), радужную оболочку глаз (иридоциклит) и т. д., однако происходит это редко.
Самой тяжелой формой является молниеносная менингококцемия, или синдром Уотерхауза – Фридериксена, которая представляет собой инфекционно-токсический шок, вызванный менингококковым сепсисом.
Формы менингоинфекции:
Стадии заболевания
Как у большинства инфекционных заболеваний, у менингоинфекции есть четыре основных стадии: латентная, начало болезни, разгар и разрешение, однако у некоторых форм выражены не все из них. Например, транзиторная бактериемия – бессимптомная форма менингококцемии, которая имеет лишь одну, латентную стадию, и обнаруживается случайно.
В остальных случаях латентный период не просматривается, заболевание имеет острое начало.
Стадия разгара в большинстве случаев завершается реконвалесценцией, или выздоровлением. Однако при тяжелых генерализованных формах заболевания, таких как синдром Уотерхауза – Фридериксена, высок риск летального исхода.
- 7 основных причин снижения слуха
- Современные антибиотики: эффективность и побочное действие
- 6 секретов запоминания и забывания
Симптомы
Проявления менингококковой инфекции варьируются в зависимости от локализации и тяжести поражения, от полного отсутствия при бактерионосительстве или местного воспаления (например, воспаления суставов) до инфекционно-токсического шока.
Менингококковый назофарингит
Назофарингит, вызванный Neisseria meningitidis, начинается остро – температура тела повышается до субфебрильных значений (37,5-38 °С), появляется боль во время глотания, першение в горле, закладывает нос, позже возникает насморк. Ухудшается общее самочувствие. Болезнь развивается как назофарингит любой другой этиологии, и длится столько же – 5-7 дней, после чего обычно пациент выздоравливает.
Иногда болезнь имеет незначительно выраженные симптомы, в частности, протекает без повышения температуры или с незначительным повышением (37-37,2 °С).
Менингококцемия
Менингококцемия, или менингококковый сепсис, может начаться остро, или быть следствием неблагоприятного исхода менингококкового назофарингита. Чаще болезнь начинается внезапно, с появления недомогания, которое быстро нарастает, подъема температуры до лихорадочных значений (38-39 °С), появления сильной головной боли.
Кожа становится бледной с цианотичным оттенком, больной покрывается холодным липким потом. К концу первого дня болезни обычно появляется сыпь. Вначале она имеет вид розеол разного размера, располагается по всему телу, исчезает, если на нее надавить.
Позже появляются очаги геморрагии, они ярко- или темно-красные, расположены над уровнем кожи, преимущественно на нижней стороне тела (спина, ягодицы, бедра, голени, пятки). К концу второго дня розеолезная сыпь исчезает, а геморрагические очаги, напротив, увеличиваются и темнеют.
Если очаг большой, в его центре могут образовываться участки некроза – отмершей и отторгающейся ткани, впоследствии, после выздоровления, на его месте формируется рубец.
Очаги геморрагии при менингококцемии
Синдром Уотерхауза – Фридериксена
Это молниеносная форма менингококцемии, для которой характерно чрезвычайно бурное течение, приводящее к развитию инфекционно-токсического шока. Встречается такая форма сравнительно редко – на ее долю приходится 10-20% генерализованной менингоинфекции. Имеет неблагоприятный прогноз.
Начинается внезапно, симптоматика нарастает очень быстро, значительно страдает общее состояние пациента. Температура тела очень быстро поднимается до 40 °С и выше, артериальное давление вначале немного повышается, затем снижается, появляется тахикардия, нарушается дыхание.
Сознание становится путанным, впоследствии пациент утрачивается. Могут возникнуть судороги. Быстро, в течение нескольких часов появляются кожные геморрагические высыпания.
Элементы сыпи быстро увеличиваются в размерах, сливаясь в обширные геморрагические очаги темного цвета, нередко это происходит буквально на глазах. Впоследствии температура тела снижается, что является неблагоприятным признаком, свидетельствующем об истощении адаптационных механизмов.
Если пациент не получит своевременно квалифицированную медицинскую помощь, заболевание заканчивается летальным исходом.
Менингококковый менингит и менингоэнцефалит
Как и большинство других форм менингоинфекции, начинается остро – с подъема температуры тела до фебрильных значений, ухудшения общего состояния и появления интенсивной головной боли. Боль усиливается при любых раздражителях (шумовых, световых, тактильных), перемене положения тела, движениях головы; сопровождается тошнотой и рвотой.
Рвота не связана с приемом пищи, может быть многократной, облегчения после нее не наступает. По мере развития заболевания учащается сердцебиение, возникает одышка, нарушается сознание, могут появляться судороги, пациент впадает в кому.
Эта форма менингоинфекции хотя и имеет менее стремительное развитие, чем молниеносная менингококцемия, без оказания адекватной медицинской помощи может иметь те же последствия из-за развившегося отека мозга.
Особенности протекания менингококковой инфекции у детей
Дети, особенно первого года жизни, составляют наиболее уязвимую группу в отношении менингоинфекции, и сильнее, чем взрослые, страдают от нее. Наиболее часто генерализованные формы заболевания развивается именно у детей раннего возраста (до трех лет).
Начало болезни внезапное, зачастую родители могут с точностью назвать время появления первых симптомов. Начинается с подъема температуры до фебрильных значений, рвоты, резкого ухудшения общего состояния и появления сильной головной боли.
Младенцы реагируют на это плачем, для которого существует специальный термин – мозговой крик, он имеет монотонный постоянный характер. Ребенок принимает вынужденную позу, не дает притронуться к голове, негативно реагирует на любые раздражители.
При появлении таких симптомов следует незамедлительно обращаться к врачу.
Диагностика
Основной метод диагностики менингоинфекции – бактериологическое исследование, удостоверяющее присутствие в исследуемом материале возбудителя, бактерию Neisseria meningitidis.
При менингококковом назофарингите для исследования берется соскоб со слизистой оболочки носоглотки, однако такое исследование проводится нечасто, поскольку заболевание мало чем отличается от назофарингита другой этиологии, имеет легкую или умеренную выраженность и не вызывает обеспокоенности в отношении особой опасности возбудителя.
Первичная диагностика генерализованных форм основывается на клинических данных (острое начало, высокая лихорадка, менингеальные симптомы, наличие характерных геморрагических высыпаний), для верификации диагноза проводят лабораторное исследование.
Диагноз подтверждается обнаружением в исследуемом материале менингококков. Материалом для бактериологического исследования является спинномозговая жидкость, которую получают, прибегая к люмбальной пункции, слизь верхних дыхательных путей, кровь.
Для определения серотипа возбудителя проводят серодиагностику (РНГА, ИФА), что имеет эпидемиологическое значение.
Критически важно, чтобы диагностика генерализованной формы менингоинфекции была проведена как можно быстрее, желательно в первые 12 часов от начала заболевания.
Лечение
Этиотропным, т. е. устраняющим причину заболевания лечением является антибиотикотерапия. Ее назначают как при выявлении менингококкового назофарингита, так и при всех остальных формах, включая бессимптомное бактерионосительство. При генерализованной инфекции антибактериальное лечение проводят, периодически проверяя состояние спинномозговой жидкости.
Генерализованные формы менингоинфекции лечат в условиях стационара, где имеется доступ к средствам реанимации.
Помимо этиотропного лечения, проводятся меры, направленные на поддержание жизнеобеспечения в условиях тяжелой инфекционной интоксикации, проводится детоксикация, регидратация, сопровождающаяся форсированным диурезом, назначаются жаропонижающие и седативные препараты. На этапе выздоровления назначаются лекарственные средства ноотропного действия и другие стимуляторы.
Возможные осложнения
Высоким риском развития осложнений характеризуются генерализованные формы менингеальной инфекции. Очаги некроза, развивающиеся при менингококцемии, могут поражать обширные участки, например, конечности, что приводит к их ампутации.
Перенесенный менингит может иметь долгосрочные последствия в виде различных неврологических нарушений.
Наиболее грозным осложнением генерализованной менингоинфекции является инфекционно-токсический шок с надпочечниковой недостаточностью, который с высокой степенью вероятности приводит к гибели пациента.
Профилактика
Разработаны специфические и неспецифические меры профилактики менингококковой инфекции. К первым относится вакцинация. Существует несколько типов вакцин, действие которых направлено против наиболее эпидемически небезопасных серотипов менингококка.
Например, в так называемом менингитном поясе, охватывающем несколько африканских стран, используют вакцину против серотипа А, который наиболее часто вызывает эпидемические вспышки менингита в данном регионе.
В большинстве европейских стран вакцина против менингита не входит в обязательный календарь прививок, но относится к рекомендованным.
Менактра — вакцина против менингита
Людям, имевшим прямой контакт с больным менингоинфекцией или выявленным бактерионосителем, показан профилактический прием антибиотиков.
Неспецифическая профилактика заключается в общесанитарных мероприятиях:
- избегание мест большого скопления людей во время вспышек заболевания;
- регулярная влажная уборка и проветривание помещений;
- тщательное соблюдение правил личной гигиены;
- укрепление защитных сил организма.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Источник: https://www.neboleem.net/meningokokkovaja-infekcija.php
Симптомы менингококцемии у детей
Это наиболее тяжелая клиническая форма генерализованной менингококковой инфекции, летальность в 15 – 20% случаев. Менингококцемия у детей начинается остро, часто внезапно, с выраженной гипертермии и появления на коже геморрагической сыпи. Температурная реакция резко выражена, достигает 39 – 40 °С. Такие симптомы всегда должны настораживать родителей и врача!
Менингококковая инфекция проявляется сыпью, которая обладает полиморфизмом. В некоторых случаях это пятнисто-папулезные, реже – розеолезные элементы, внутри которых появляются точечные геморрагии. По мере прогрессирования заболевания геморрагический компонент начинает преобладать. Более типичными считаются геморрагические элементы, звездчатые, склонные к распространению и слиянию.
Сыпь при менингококцемии может располагаться на любых участках тела, наиболее характерная локализация сыпи – туловище и (чаще) нижние конечности (стопы, ягодицы, мошонка, области крупных суставов).
Описан так называемый светлый промежуток при МК, когда на 6 – 8-м часу заболевания наступает стабилизация (до известной степени) состояния больного.
Однако период кратковременный (1 – 2 часа) и не должен вводить в заблуждение ни родителей или близких, ни врачей.
Сыпь возникает одномоментно, как бы проявляется, захватывая обширные участки туловища и конечностей. На ранних этапах болезни ее характеризуют как «облаковидную», т.к. контуры ее недостаточно четки.
Обычно вначале эти симптомы менингококцемии у детей воспринимают как аллергическую сыпь, вследствие повсеместной распространенности и отсутствия границ.
Однако очень быстро геморрагический и некротический компоненты позволяют признать аллергическую, быстро осложняющуюся инфекционно-токсическим шоком гипотезу несостоятельной.
Характерны симптомы менингококковой инфекции «ипподрома» (гипотония, тахипноэ, олигурия, расстройства сознания, изменение свойств пульса, ДВС-синдром (диссеминированное внутрисосудистое свертывание крови) и т.д.), которые буквально «срываются с места» и бурно прогрессируют при менингококцемии.
Одновременно с появлением сыпи при менингококцемии, которая может увеличиваться и распространяться с очень большой скоростью (поминутно), усиливается лихорадка (повышение температуры тела свыше 40 «С отмечается у 60% больных), отмечаются мышечные боли, одышка, могут появиться менингеальные знаки, судороги.
При тяжелом и молниеносном течении менингококковой инфекции возникают признаки шока:
- артериальная гипотензия,
- тахикардия,
- снижение перфузии ногтевых лож,
- холодная кожа при наличии гипертермии,
- кисти и стопы приобретают пепельный оттенок.
Такие симптомы появления менингококцемии, как беспокойство, возбуждение, характерные для первых часов болезни, сменяются прострацией и комой, менингеальные знаки при менингококцемии могут быть и отрицательными.
Методы лечения от менингококцемии
Для больных с молниеносным развитием болезни характерна двугорбая кривая. Первоначальное повышение температуры тела легко поддается действию антипиретиков.
Спустя несколько часов как диагностирована менингококцемия у детей, у них отмечается повторный, резкий подъем температуры, при котором антипиретики уже неэффективны.
В подобных случаях требуются тщательный осмотр пациента и динамическое наблюдение за ним.
Таблица. Лечение менингококцемии у детей на догоспитальном этапе
| Мероприятия | Форма тяжести | |||
| без ИТШ | ИТШ 1 ст. | ИТШ II ст. | ИТШ III ст. | |
| Организационные мероприятия | Постоянное наблюдение и регистрация артериального давления, частоты сердечных сокращений, частоты дыхания, характера и скорости нарастания сыпи; контроль за диурезом; обеспечение сосудистого доступа | |||
| Кислородотерапия | Через маску | Интубация с переводом на ИВЛ | ||
| Жаропонижающая терапия |
|
По показаниям | – | |
| Глюкокортикоидная терапия | Преднизолон 2 мг/кг | Преднизолон 5 мг/кг + гидрокортизон 20 мг/кг | Преднизолон 10 мг/кг + гидрокортизон 30 мг/кг | Преднизолон 15-20 мг/кг + гидрокортизон 50-70 мг/кг |
| Инфузионная терапия | – | Изотонический р-р или раствор Рингера – Локка 10 мл/кг/час | Изотонический раствор или раствор Рингера-Локка – 20 мл/кг/час При отсутствии эффекта повторить в той же дозе после окончания инфузии | Изотонический раствор или р-р Рингера-Локка – 20 мл/кг/час При отсутствии эффекта повторить в дозе 40 мл/кг/час после окончания инфузии |
| Инотропы | – | – | – Допамин 5-10 мг/кг/мин | – Допамин 10-15 мг/кг/мин |
| Этиотропная терапия | Левомицетина сукцинат в разовой дозе 25 мг/кг (но не >2 г/сут)*, ** |
- * При быстрой (до 1 ч) госпитализации больного в стационар от введения антибиотиков на догоспитальном этапе рекомендуется воздержаться.
- ** В случае длительной транспортировки при налаженной противошоковой терапии.
- Неотложная помощь при менингококцемии
Чтобы начать лечение менингококцемии, целесообразна госпитализация, смысл которой заключается в отслеживании клинической картины и своевременном назначении адекватного лечения. Необходим внимательный осмотр кожных покровов. Кожа приобретает серый оттенок и через несколько часов или минут после начала заболевания появляется главный симптом – быстро распространяющаяся геморрагическая сыпь.
Источник: https://www.medmoon.ru/rebenok/meningokokcemiya_u_detei.html
Менингококцемия: первый час после диагноза
Авторы: Голубовская Ольга
Менингококковая инфекция является одной из самых актуальных проблем инфектологии — ежегодно в мире сообщается приблизительно о полумиллионе случаев, каждый десятый из которых заканчивается смертельным исходом.
Заболевание имеет много различных клинических форм — от назофарингита до менингита, но наиболее тяжелая из них — менингококцемия, т.е. менингококковый сепсис.
Летальность при нем может достигать 75%, а среди выживших у 10–15% наблюдаются остаточные явления (косметические дефекты, потеря слуха, отставание в умственном развитии у детей и т.д.).
Для менингококцемии характерно чрезвычайно быстрое развитие клинической симптоматики вплоть до гибели пациента в течение первых суток от начала болезни.
При этом в первые часы заболевания может не наблюдаться ни единого симптома, который помог бы ее заподозрить (единственное проявление болезни — повышение температуры тела), и только с момента появления специфических кожных изменений диагноз становится более ощутимым.
Сыпь при менингококцемии действительно очень своеобразная — пожалуй, ни одно другое инфекционное заболевание не сопровождается подобными изменениями (конечно, при типичном течении), а именно (студенческое определение): звездчатая, геморрагическая, с некрозом в центре.
Но иногда, при самом тяжёлом течении, на коже образуются сплошные геморрагии, некроз пальцев ног (см. фото) или (реже) рук. Абсолютно смертельное состояние — кровоизлияния в надпочечники (синдром Уотерхаузена-Фридериксена).
Несмотря на такую агрессивность, при менингококцемии мы имеем целый арсенал простых антибактериальных препаратов (антибиотиков), к которым у менингококка нет резистентности.
Оказание помощи таким больным осуществляется в два этапа: догоспитальном и госпитальном, при этом догоспитальный этап, пожалуй, имеет не меньшее, а иногда и большее значение, чем госпитальный.
Поэтому специалисты считают, что для снижения смертности необходимо информировать об особенностях болезни не только медицинских работников, но и самих пациентов или родителей детей.
И с этой целью здесь я хочу привести весьма поучительный клинический случай.
Пациентка 22-х лет утром, как всегда, пошла на работу в абсолютно прекрасном состоянии. Приехала в общественном транспорте, чувствовала себя хорошо. Через несколько часов почувствовала озноб, температура поднялась до 38,5, появились сильные боли в мышцах. Вернувшись домой, выпила жаропонижающее, проспала четыре часа.
После пробуждения заметила появление пятен на руках, вызвала «скорую помощь».
И здесь я снимаю шляпу перед врачами «скорой»: мало того, что был правильно установлен диагноз, но ещё сразу же началось интенсивное лечение — введены гормоны (дексаметазон), антибиотик цефтриаксон (!) — это я к вечному спору клиницистов можно/нельзя бактерицидный антибиотик в данной ситуации, чтобы не усугубить развитие шока, а давление у больной было уже 80/40 мм рт.ст.
В стационаре — шок, геморрагическая сыпь появлялась и распространялась по туловищу прямо на глазах у дежурного реаниматолога. Пациентка ещё успела рассказать коротко анамнез, началась интенсивная инфузионная терапия, продолжено введение антибиотика. Получаем общий анализ крови — лейкоцитов чуть больше 2 тысяч (!), это при сепсисе-то таком совсем мало, крайне плохой прогностический признак.
В течение первой недели нахождения в стационаре отмечалась выраженная болезненность во всем теле — пальпация (дотрагивание) к любой группе мышц вызывала резчайшую болезненность, и я с леденящим страхом тут же вспомнила молодого человека 16 лет, которого в подобном состоянии к нам привезли ещё где-то в конце 1990-х прямо из школы.
Он хватал нас за руки и, заглядывая в глаза, спрашивал: «Доктор, когда мне уже будет лучше?» Через пару часов его не стало…
В течение ближайших нескольких дней у больной развилась почечная недостаточность, острый респираторный дистресс-синдром, естественно, некроз мизинца левой стопы, количество лейкоцитов поднялось до более чем 50 тысяч…
Но наша пациентка выжила. Ее ждёт длительная реабилитация, но угрозы для жизни сейчас нет.
Почему же у нашей больной был шанс выжить? На мой взгляд, решающее значение имели несколько факторов. ВО-ПЕРВЫХ, блестящая работа врачей «скорой помощи», которые не побоялись вводить препарат, усиливающий распад менингококка в кровеносном русле.
На сегодняшний день доказано, что именно бактериальная нагрузка в системном кровотоке значимо определяет прогноз при менингококцемии — увеличение количества менингококка в крови на каждый порядок (в 10 раз) приводит к увеличению риска смерти в 2,0–7,5 раза, а среднее время удвоения поколения нейссерий составляет 30–45 минут (!). И наиболее эффективна такая тактика лечения именно при наличии геморрагической сыпи. Поэтому во всем мире на догоспитальном этапе вводятся антибиотики именно с бактерицидным эффектом (бенилпенициллин, цефалоспорины ІІІ поколения) под прикрытием гормонов и только при непереносимости этих препаратов применяют хлорамфеникол (левомицетин).
ВО-ВТОРЫХ, наличие у нас в стационаре необходимого набора лекарственных средств для оказания неотложной помощи подобным больным.
Да, такое ещё бывает, дорогие друзья, на «скорую помощь» у нас и во многих других стационарах есть элементарные растворы, антибиотики, гормоны; все сделано нашими отечественными производителями, и несколько дней мы нашу пациентку «тянули» своими ресурсами, но когда уже пришлось менять препараты, усиливать терапию, покупать парентеральное питание, естественно, подключились родственники.
- Источник
Источник: http://lib.komarovskiy.net/meningokokcemiya-pervyj-chas-posle-diagnoza.html

 Картинки кликабельны.
Картинки кликабельны.