НИИ пульмонологии МЗ РФ, Москва
Хроническая обструктивная болезнь легких (ХОБЛ) повсеместно является одной из ведущих причин заболеваемости и летальности.
Летальность от ХОБЛ занимает 4–е место среди всех причин смерти в общей популяции, что составляет около 4% в структуре общей летальности [20].
Основной причиной обращения больных ХОБЛ за медицинской помощью является развитие обострений заболевания, которые часто требуют не только назначения дополнительной терапии, но и госпитализации больных.
Развитие обострений заболевания является характерной чертой течения ХОБЛ, частота обострений прогрессивно увеличивается с нарастанием тяжести заболевания.
Частое развитие обострений у больных ХОБЛ приводит к более низкому качеству жизни [37], и, возможно, ведет к более быстрому прогрессированию заболевания [17].
Более того, тяжелое обострение заболевания является основной причиной смерти больных ХОБЛ [46].
Общепринятого определения обострения ХОБЛ на сегодняшний день пока нет.
Недавно Рабочей Группой специалистов США и Европы по болезням легких было предложено следующее определение: обострение ХОБЛ – это относительно длительное (не менее 24 часов) ухудшение состояния больного, по своей тяжести выходящее за пределы нормальной суточной вариабельности симптомов, характеризующееся острым началом и требующее изменения схемы обычной терапии [35].
Критерии обострения ХОБЛ, основанные на симптомах и признаках заболевания, представлены в таблице 1.
Причины обострения у больных ХОБЛ
Инфекции бронхиального дерева традиционно рассматриваются, как ведущая причина обострения ХОБЛ [8].
Однако нередко причинами обострения заболевания могут быть и неинфекционные факторы: атмосферные поллютанты, застойные явления в малом круге кровообращения, тромбоэмболии ветвей легочной артерии, бронхоспазм, ятрогенные причины (неадекватная кислородотерапия, седативные препараты) и др. [20] (табл. 2).
Инфекции бронхиального дерева традиционно рассматриваются, как ведущая причина обострения ХОБЛ [8]. Однако нередко причинами обострения заболевания могут быть и неинфекционные факторы: атмосферные поллютанты, застойные явления в малом круге кровообращения, тромбоэмболии ветвей легочной артерии, бронхоспазм, ятрогенные причины (неадекватная кислородотерапия, седативные препараты) и др. [20] (табл. 2). Бактериальные патогены выявляются у 50–60% больных с обострением ХОБЛ, наиболее часто присутствуют три микроорганизма: нетипируемые Haemophilus influenzae, Streptococcus pneumoniae и Moraxella catarrhalis. На основе мета–анализа 65 исследований Leeper и соавт. показали, что в течение последних 20 лет при обострении ХОБЛ снизилась доля S. pneumoniae и возросла частота выявления M. catarrhalis и причины такого «смещения» микробного спектра не известны (табл. 3) [26]. В большинстве проведенных исследований роль бактериальных патогенов у больных ХОБЛ изучалась при помощи микробиологического анализа экспекторированной мокроты, между тем серьезным недостатком данного метода является проблема контаминации бронхиального секрета микрофлорой верхних дыхательных путей. Более надежным методом оценки спектра патогенов инфекций нижних дыхательных путей является техника защищенной щеточной биопсии (ЗЩБ). Достоинством этого метода является отсутствие контакта образца из дистальных дыхательных путей с орофарингеальным секретом, что исключает контаминацию материала микроорганизмами верхних дыхательных путей [45]. Данные о бактериальных возбудителях обострения ХОБЛ, полученные в исследованиях, проведенных с использованием техники ЗЩБ, подтверждают значение ведущей «тройки» в генезе обострения ХОБЛ (табл. 4). У больных с далекозашедшими стадиями ХОБЛ возрастает роль грамотрицательных микроорганизмов. Исследование Eller и соавт. выявило среди причинных факторов обострения ХОБЛ очень высокую частоту Enterobacteriaceae и Pseudomonas spp.: на их долю пришлось 48,2% всех причин бактериальных обострений ХОБЛ, причем среди больных с объемом форсированного выдоха за 1 сек (ОФВ1) доля грамотрицательных микроорганизмов составила 63,5% [18]. В исследовании Miravitlles и соавт., микроорганизм Pseudomonas aeruginosa был выявлен у 15% госпитализированных больных с обострением ХОБЛ, причем фактором, имеющим очень высокую связь с инфекцией синегнойной палочкой, явился показатель ОФВ1 менее 50% [30].
Атипичные микроорганизмы также играют роль в развитии обострений ХОБЛ. Общая доля Mycoplasma pneumoniae среди всех возбудителей обострения ХОБЛ составляет 6–9% [33], а Chlamydia pneumoniae – 5–7% [10]. В некоторых регионах мира (Турция, Испания) Ch.
pneumoniae является причиной 18–22% всех инфекционных обострений ХОБЛ [42,33]. Определенную роль в генезе обострения ХОБЛ могут играть и Legionella spp.
: в недавно проведенном исследовании в Израиле легионеллезная инфекция была выявлена у 17% (!) больных с обострением ХОБЛ [27].
Вирусная инфекция может быть причиной до 30% всех обострений ХОБЛ [8]. В проспективном исследовании Seemungal и кол. (наблюдение за 89 больными ХОБЛ проводилось в течение 2 лет) вирусные инфекции являлись причиной обострения ХОБЛ в 30% случаев, причем в 27% были выявлены риновирусы и лишь в 3% – вирусы гриппа [37].
Сходная частота вирусных инфекций при обострении ХОБЛ (28%) была показана в исследовании Goh и соавт. во время трех летнего наблюдения за 90 больными, причем основную роль в развитии обострения играли вирусы гриппа А – 20% [21].
Возможно, такие различные результаты по вирусологической картине в данных исследованиях связаны с сезонными колебаниями вирусных инфекционных заболеваний.
Значение антибиотикотерапии при обострении ХОБЛ
Рациональность использования антибиотиков при обострении ХОБЛ является предметом дискуссий и в наши дни [24].
Основным аргументом противников антибактериальной терапии при обострении хронического бронхита является возможность спонтанного разрешения обострения: в процесс воспаления вовлекается только слизистая бронхов, и поэтому часто наступает спонтанная ремиссия обострения даже без этиотропной терапии.
Действительно, в некоторых исследованиях не было отмечено значительных различий в терапии антибиотиками и плацебо. В рандомизированном контролируемом исследовании Sachs и соавт.
, изучалась динамика клинических (одышка, свистящее дыхание, кашель, продукция мокроты), функциональных (пиковая объемная скорость) и микробиологических параметров у 195 амбулаторных больных с обострением хронического бронхита [36].
В зависимости от вида терапии все больные были разбиты на 3 группы: группа ампициллина (500 мг три раза в сутки), группа ко–тримоксазола (960 мг два раза в сутки) и группа плацебо. Ни по одному из изучаемых показателей не было выявлено достоверных различий между группами через 7, 21 и 35 дней. Даже динамика разрешения такого показателя, как гнойность мокроты, была одинакова во всех группах.
Однако благоприятный эффект антибактериальной терапии при обострении ХОБЛ зависит, в первую очередь, от тяжести заболевания. Например, в наиболее часто цитируемом рандомизированном плацебо–контролированном исследовании Anthonisen и соавт.
, включавшем 173 больных с обострением хронического бронхита, было показано, что у больных с I типом обострения (наличие 3–х больших критериев, см. табл.
1) успех терапии наблюдался в 63% в группе больных, получавших антибиотики, и в 43% – у больных группы плацебо (p
Источник: https://www.rmj.ru/articles/obshchie-stati/Obostrenie_HOBL_znachenie_infekcionnogo_faktora_i_antibakterialynaya_terapiya/
Антибиотики при ХОБЛ: эффективная профилактика или неоправданный риск?
Хроническая обструктивная болезнь легких (ХОБЛ) неизлечима, но существует ряд профилактических мер, препятствующих ее обострению. Антибиотики при ХОБЛ рассматриваются как одно средств, предупреждающих переход заболевания в острую фазу. Но насколько эффективной является профилактика ХОБЛ антибиотиками с позиций доказательной медицины? Ответ на этот вопрос – в свежем систематическом обзоре, опубликованном учеными Кокрейновского сотрудничества в октябре этого года.
Актуальность проблемы профилактики ХОБ
ХОБЛ – не только одно из наиболее распространенных респираторных заболеваний, но и одно из самых опасных: ожидается, что к 2020 году оно выйдет на третье место среди всех причин смертности.
Типичные симптомы ХОБЛ в период обострения – ощущение нехватки воздуха, одышка и кашель с мокротой. Катализатором перехода заболевания в острую фазу являются, как правило, респираторные инфекции.
Небольшой статистический экскурс:
- по данным на 2016 год ХОБЛ была диагностирована более чем у 250 млн. человек;
- от ХОБЛ ежегодно умирает более 3 млн. человек;
- 9 из 10 смертей от ХОБЛ случается в странах с низким и средним достатком (РФ попадает в этот список со всеми вытекающими…);
- в 80-90% случаев ХОБЛ развивается на фоне курения;
- смертность от ХОБЛ в 2,2 раза выше, чем от рака легких.
Периодически случающиеся эпизоды обострения длятся нескольких дней до нескольких недель. Приступы ХОБЛ ведут к дальнейшему ухудшению легочной функции, снижению трудоспособности вплоть до полной ее потери, возникновению потребности в экстренной медицинской помощи (в т.ч. стационарной) и даже к смерти. Эффективная профилактика обострений позволила бы затормозить патологический процесс в дыхательных путях и повысить качество жизни пациента. Целью ученых было установить, могут ли антибиотики при ХОБЛ предупреждать возникновение приступов и обеспечивать контроль за состоянием пациента.
Как проходило исследование
Критериям отбора соответствовало 14 рандомизированных контролированных исследований, в которых приняло участие в общей сложности 3932 человека. В этих исследованиях использовались три стратегии лечения ХОБЛ антибиотиками:
- ежедневный регулярный прием;
- интермиттирующая (три раза в неделю);
- пульсовая (пять дней подряд каждую восьмую неделю).
Антибиотики при ХОБЛ использовались следующие: азитромицин (Сумамед, Суитрокс), эритромицин (Зинерит), кларитромицин (Лекоклар, Клацид), рокситромицин (Рулид, Ромик), доксициклин (Юнидокс) и моксифлоксацин (Моксикум, Мегафлокс).
Средний возраст участников исследований – от 65 до 72 лет. Диагноз – ХОБЛ умеренной или тяжелой степени.
Антибиотики при ХОБЛ: не только можно, но и нужно!
Ученые установили, что прием антибиотиков при ХОБЛ значительно сокращает частоту приступов и повышает качество жизни пациента. У каждого восьмого участника исследования частота приступов была сведена к нулю.
Но не все стратегии антибиотикотерапии были одинаково эффективны. Было установлено, что интермиттирующая стратегия (регулярный прием препарата трижды в неделю) оказалась более эффективной, нежели пульсовая (прием пять дней подряд каждую восьмую неделю).
С другой стороны, лечение ХОБЛ антибиотиками не влияло на смертность, частоту госпитализаций и динамику постепенной потери легочной функции.
При всей эффективности использования антибиотиков при ХОБЛ, нельзя не отметить и ряд отрицательных моментов. Так, учитывая хронический характер ХОБЛ и ее фактическую неизлечимость, принимать антибиотики придется месяцами или годами.
В свою очередь по мере увеличения продолжительности лечения с одной стороны возрастает риск побочных эффектов, с другой – развивается устойчивость к антибиотикам, т.е. препарат постепенно утрачивает свою эффективность.
В этой связи при назначении лечения врач должен очень точно балансировать между предполагаемой эффективностью антибиотикотерапии и ее потенциальным вредом для конкретного пациента.
При подготовке статьи использованы данные Кокрейновского систематического обзора «Antibiotics for exacerbations of chronic obstructive pulmonary disease», авторы: D. J. Vollenweider, A. Frei, C. A. Steurer-Stey, J. Garcia-Aymerich, M. A. Puhan.
Источник: https://www.realmedinfo.ru/antibiotiki-pri-hobl-effektivnaya-profilaktika-ili-neopravdannyj-risk/
Хобл и антибиотики
ХОЗЛ, или хроническое обструктивное заболевание легких – это заболевание, при котором наблюдаются периодически возникающие эпизоды обострения.
Иногда его называют хронической обструктивной болезнью лёгких (ХОБЛ). Для ХОЗЛ характерно медленно прогрессирующее течение.
Именно острые состояния становятся причиной жалоб и обращений больных людей за медицинской помощью, госпитализацией, а также причиной летальных исходов.
Учащение обострений приводит к качественному снижению жизненного уровня и ухудшению болезненного состояния. К ухудшению картины заболевания приводит каждое отдельно взятое обострение, а это значит, что скорее может развиться легочная недостаточность. В тяжелых случаях обострение может закончиться смертью пациента.
Современная статистика показала, что практически 80% ХОЗЛ имеют инфекционную природу. При инфекционном ХОЗЛ наблюдается: ухудшение клинических симптомов, усиление бронхообструкции и снижение качественного уровня жизни.
Так как ХОЗЛ является продолжением и результатом основного респираторного заболевания, то диагностика его будет состоять только из объективного исследования и анализа клинического течения.
Именно этот комплекс исследований поможет точно определить как само заболевание, так и тяжесть его течения.
Прежде чем назначить антибактериальную терапию врач должен выявить основные и дополнительные симптомы обострения, такие как:
Основные:
- Усиленный кашель;
- Усиление одышки;
- Выделение большого количества гнойной мокроты.
Дополнительные:
- Повышение температуры;
- Усиление хрипов свистящего характера;
- Повышение ЧД и ЧСС;
- Появление неприятных ощущений в грудной клетке.
Для клинической практики наличие гнойной мокроты является определяющим фактором в выявлении ХОЗЛ инфекционной природы.
Антибактериальная терапия при инфекционном ХОЗЛ
Для того, чтобы врач принял решение назначить антибиотик, в клинической картине пациента должно фигурировать как минимум два симптома. Но главное, чтобы среди них был симптом наличия гнойной мокроты.
Важно понимать, что эффективность лечения заболевания связана с его этиологией. Неинфекционная природа не может стать причиной назначения антибиотиков.
Подсчитано, что люди больные заболеванием ХОБЛ ежегодно переносят от одного до пяти обострений, что не только мешает нормальной жизни, то так же истощает экономическую сферу пациента.
Правила ведения пациентов с ХОЗЛ инфекционной природы
- Выявление болезни;
- Диагностика обострений;
- Определение инфекционной природы обострений;
- Определение правильности назначения АБ;
- Выбор эффективного АБ;
- Характеристика лечения;
- Прогноз.
Бактериальный анализ мокроты пациента показывает наличие:
- Haemophilus influenzae;
- Streptococcus pneumoniae;
- Moraxella catarrhalis;
- Haemophilus parainfluenzae;
- Staphylococcus aureus;
- Pseudomonas aeruginosa;
- Enterobacteriaceae.
Важно отметить, что при диагностике ХОЗЛ, выявление этиологических причин в каждом третьем случае остается безрезультатным. В таком случае может приниматься решении о присвоении данному случаю неинфекционного статуса.
Факторы, которые следует учитывать при назначении АБ
- Антимикробную активность АБ;
- Фармакокинетику;
- Фармакодинамику;
- Региональную устойчивость возбудителя;
- Степень обострения;
- Доказанную эффективность АБ;
- Безопасность;
- Дозирование.
Назначается АБ эмпирически, без определения возбудителя, но с учетом воздействия на вышеперечисленные микроорганизмы. Чем раньше назначается антибиотик, тем быстрее происходит выздоровление и снижается риск госпитализации.
Группы АБ, рекомендуемые при лечении ХОЗЛ
Их на сегодняшний день три
- ?-лактамы. Амоксициллин, пероральные цефалоспорины второго поколения, клавуланат.
- Макролиды (кларитромицин, азитромицин);
- Фторхинололы.
Обострение ХОБЛ тяжёлой степени у пациентов старше 65 лет при учете того, что рецидивы заболевания наблюдаются не более 4 раз в год, принято лечить амоксициллином или макролидами. Альтернативой им могут стать респираторные фторхинолоны.
Легкое течение предполагает прием макролидов или амоксициллина.
Высокая биодоступность и способность к накоплению и пролонгированное действие делают эти препараты достаточно эффективным способом лечения ХОЗЛ.
Но следует выделить Кларитромецин, который обладает множеством преимуществ по сравнению с другими АБ. Назначают кларитромицин на пять семь дней с регулярностью приема одна таблетка в сутки.
Существуют некоторые преимущества макролидов над ?-лактамами:
- Активность в отношении внутриклеточных возбудителей;
- Макролиды не имеют перекрестных аллергических реакций с препаратами, в составе которых есть ?-лактамное кольцо. Это дает возможным прием макролидов лицам, страдающим аллергией на ?-лактамные АБ.
Последнее время появилась тенденция применения коротких антибактериальных курсов. Это позволяет уменьшить риск развития побочных действий, устойчивость организма к препарату и, конечно, финансовые затраты.
Тяжёлой степени ХОБЛ требует назначения защищенных аминопенициллинов, респираторных фторхинолонов или цефалоспоринов II поколения.
Крайне тяжелая форма ХОЗЛ лечиться фторхинолон II поколения с двойным механизмом действия (ципрофлоксацин). Это один из самых эффективных антибактериальных препаратов применяемых при лечении данной формы заболевания ХОЗЛ.
- Анастасия
- Распечатать
Источник: https://creacon.ru/?p=4807
Профилактическое лечение антибиотиками людей с ХОБЛ
Семь РКИ с участием 3170 пациентов были включены в этот систематический обзор. Все исследования были опубликованы в период между 2001 и 2011.
Пять исследований были с непрерывным использованием антибиотиков, а два исследования — с прерывистой профилактикой антибиотиками (называемой «пульсовым» использованием в этом обзоре). Исследуемыми антибиотиками были азитромицин, эритромицин, кларитромицин и моксифлоксацин.
Азитромицин, эритромицин и кларитромицин являются макролидами, в то время как моксифлоксацин — синтетическое фторхинолоновое антибактериальное средство четвертого поколения.
Продолжительность исследования колебалась от трех месяцев до 36 месяцев, и все исследования использовали анализ по намерению лечить. Большинство результатов были среднего качества. Риск смещения во включенных исследованиях был в целом низким, и мы не снизили оценку качества доказательств по причине смещения.
В ипытаниях участвовали люди со средним возрастом 66 лет и, по крайней мере, со средней степенью тяжести ХОБЛ. Три исследования включали участников с частыми обострениями и в двух исследованиях участвовали пациенты, которым требовались системные стероиды или антибиотики, или и те, и другие, и участники, находившиеся на конечной стадии своей болезни и нуждавшиеся в кислороде.
Первичными исходами в этом обзоре были число обострений и качество жизни.
При непрерывном профилактическом использовании антибиотиков число пациентов, испытывающих обострения, было снижено (отношение шансов (ОШ ) 0,55; 95 % доверительный интервал (ДИ) от 0,39 до 0,77, 3 исследования, 1262 участников, высокое качество).
Это представляет собой снижение с 69% участников в контрольной группе по сравнению с 54% в группе лечения (95% ДИ от 46% до 63 %) и число пациентов, которых нужно пролечить для предотвращения одного обострения (ЧБНЛ), составило, следовательно, 8 (95 % ДИ от 5 до 18).
Частота обострений также была снижена при непрерывном профилактическом использовании антибиотиков (отношение частот 0,73; 95% ДИ от 0,58 до 0,91).
- Использование пульсового лечения антибиотиками показало незначимое снижение числа людей с обострениями (ОШ 0,87, 95% ДИ от 0,69 до 1,09, 1 исследование, 1149 участников, среднее качество), а тест на взаимодействие показал, что этот результат значимо отличался от влияния на обострения непрерывного использования антибиотиков.
- Было статистически значимое улучшение качества жизни как при непрерывном, так и при пульсовом лечении антибиотиками, но это [улучшение] было меньше, чем улучшение на четыре единицы, которое считается клинически значимым (MD -1,78; 95% ДИ от -2,95 до -0,61, 2 исследования, 1962 участников, среднее качество).
- Ни пульсовое, ни непрерывное использование антибиотиков не показало значимого влияния на вторичные исходы — частоту госпитализаций, изменение функции легких, серьезные нежелательные явления или смертность от всех причин (среднее качество доказательств).
Неблагоприятные события, которые были зарегистрированы, различались в испытаниях, в зависимости от использования разных антибиотиков. Азитромицин был ассоциирован со значимой потерей слуха в группе лечения.
В исследовании пульсового применения моксифлоксацина сообщили о значимо большем числе неблагоприятных событий в группе лечения в связи с существенным увеличением нежелательных явлений со стороны желудочно-кишечного тракта (р < 0,001).
Некоторые неблагоприятные события, которые привели к отмене препарата, такие, как удлинение интервала QTc или шум в ушах, возникали в группе лечения не чаще, чем в группе плацебо. Но они имеют важное значение для клинической практики.
Развитие устойчивости к антибиотикам в обществе в целом вызывает большую озабоченность. Одно из исследований показало, что пациенты, со свежей колонизацией бактериями, имели более высокие показатели устойчивости к антибиотикам. Пациенты, колонизированные моксифлоксацин-чувствительными псевдомонадами (Pseudomonas) в начале терапии, быстро становились устойчивыми к лечению хинолонами.
Источник: https://www.cochrane.org/ru/CD009764/profilakticheskoe-lechenie-antibiotikami-lyudey-s-hobl
Обострение ХОБЛ: значение инфекционного фактора и антибактериальная терапия
К.м.н. С.Н. Авдеев
НИИ пульмонологии МЗ РФ, Москва
Хроническая обструктивная болезнь легких (ХОБЛ) повсеместно является одной из
ведущих причин заболеваемости и летальности.
Летальность от ХОБЛ занимает 4–е
место среди всех причин смерти в общей популяции, что составляет около 4% в
структуре общей летальности [20].
Основной причиной обращения больных ХОБЛ
за медицинской помощью является развитие обострений заболевания, которые
часто требуют не только назначения дополнительной терапии, но и госпитализации
больных.
Развитие обострений заболевания является характерной чертой течения ХОБЛ,
частота обострений прогрессивно увеличивается с нарастанием тяжести заболевания.
Частое развитие обострений у больных ХОБЛ приводит к более низкому качеству
жизни [37], и, возможно, ведет к более быстрому прогрессированию заболевания
[17].
Более того, тяжелое обострение заболевания является основной причиной
смерти больных ХОБЛ [46].
Общепринятого определения обострения ХОБЛ на сегодняшний день пока нет.
Недавно Рабочей Группой специалистов США и Европы по болезням легких было
предложено следующее определение: обострение ХОБЛ – это
относительно длительное (не менее 24 часов) ухудшение состояния больного, по
своей тяжести выходящее за пределы нормальной суточной вариабельности симптомов,
характеризующееся острым началом и требующее изменения схемы обычной терапии
[35].
Критерии обострения ХОБЛ, основанные на симптомах и признаках заболевания,
представлены в таблице 1.
Причины обострения у больных ХОБЛ
Инфекции бронхиального дерева традиционно рассматриваются, как ведущая
причина обострения ХОБЛ [8].
Однако нередко причинами обострения заболевания
могут быть и неинфекционные факторы: атмосферные поллютанты, застойные явления в
малом круге кровообращения, тромбоэмболии ветвей легочной артерии, бронхоспазм,
ятрогенные причины (неадекватная кислородотерапия, седативные препараты) и др.
[20] (табл. 2).
Бактериальные патогены выявляются у 50–60% больных с обострением ХОБЛ,
наиболее часто присутствуют три микроорганизма: нетипируемые Haemophilus
influenzae, Streptococcus pneumoniae и Moraxella catarrhalis. На
основе мета–анализа 65 исследований Leeper и соавт.
показали, что в течение
последних 20 лет при обострении ХОБЛ снизилась доля S. pneumoniae и
возросла частота выявления M. catarrhalis и причины такого «смещения»
микробного спектра не известны (табл. 3) [26].
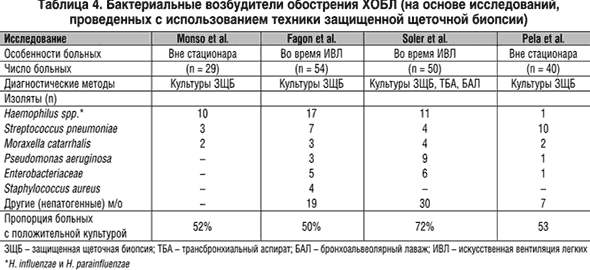
В большинстве проведенных
исследований роль бактериальных патогенов у больных ХОБЛ изучалась при помощи
микробиологического анализа экспекторированной мокроты, между тем серьезным
недостатком данного метода является проблема контаминации бронхиального секрета
микрофлорой верхних дыхательных путей.
Более надежным методом оценки спектра
патогенов инфекций нижних дыхательных путей является техника защищенной щеточной
биопсии (ЗЩБ).
Достоинством этого метода является отсутствие контакта образца из
дистальных дыхательных путей с орофарингеальным секретом, что исключает
контаминацию материала микроорганизмами верхних дыхательных путей [45]. Данные о
бактериальных возбудителях обострения ХОБЛ, полученные в исследованиях,
проведенных с использованием техники ЗЩБ, подтверждают значение ведущей «тройки»
в генезе обострения ХОБЛ (табл. 4).
У больных с далекозашедшими стадиями ХОБЛ возрастает роль грамотрицательных микроорганизмов. Исследование Eller и соавт. выявило
среди причинных факторов обострения ХОБЛ очень высокую частоту Enterobacteriaceae и Pseudomonas spp.
: на их долю пришлось 48,2% всех
причин бактериальных обострений ХОБЛ, причем среди больных с объемом
форсированного выдоха за 1 сек (ОФВ1) доля грамотрицательных
микроорганизмов составила 63,5% [18]. В исследовании Miravitlles и соавт.
,
микроорганизм Pseudomonas aeruginosa был выявлен у 15%
госпитализированных больных с обострением ХОБЛ, причем фактором, имеющим очень
высокую связь с инфекцией синегнойной палочкой, явился показатель ОФВ1
менее 50% [30].
Атипичные микроорганизмы
также играют роль в развитии обострений ХОБЛ.
Общая доля Mycoplasma pneumoniae среди всех возбудителей обострения ХОБЛ
составляет 6–9% [33], а Chlamydia pneumoniae – 5–7% [10]. В некоторых
регионах мира (Турция, Испания) Ch. pneumoniae является причиной 18–22%
всех инфекционных обострений ХОБЛ [42,33]. Определенную роль в генезе обострения
ХОБЛ могут играть и Legionella spp.: в недавно проведенном исследовании в
Израиле легионеллезная инфекция была выявлена у 17% (!) больных с обострением
ХОБЛ [27].
Вирусная инфекция
может быть причиной до 30% всех обострений ХОБЛ
[8]. В проспективном исследовании Seemungal и кол. (наблюдение за 89 больными
ХОБЛ проводилось в течение 2 лет) вирусные инфекции являлись причиной обострения
ХОБЛ в 30% случаев, причем в 27% были выявлены риновирусы и лишь в 3% – вирусы
гриппа [37]. Сходная частота вирусных инфекций при обострении ХОБЛ (28%) была
показана в исследовании Goh и соавт. во время трех летнего наблюдения за 90
больными, причем основную роль в развитии обострения играли вирусы гриппа А –
20% [21]. Возможно, такие различные результаты по вирусологической картине в
данных исследованиях связаны с сезонными колебаниями вирусных инфекционных
заболеваний.
Значение антибиотикотерапии при обострении ХОБЛ
Рациональность использования антибиотиков при обострении ХОБЛ является
предметом дискуссий и в наши дни [24].
Основным аргументом противников
антибактериальной терапии при обострении хронического бронхита является
возможность спонтанного разрешения обострения: в процесс воспаления вовлекается
только слизистая бронхов, и поэтому часто наступает спонтанная ремиссия
обострения даже без этиотропной терапии.
Действительно, в некоторых
исследованиях не было отмечено значительных различий в терапии антибиотиками и
плацебо. В рандомизированном контролируемом исследовании Sachs и соавт.
,
изучалась динамика клинических (одышка, свистящее дыхание, кашель, продукция
мокроты), функциональных (пиковая объемная скорость) и микробиологических
параметров у 195 амбулаторных больных с обострением хронического бронхита [36].
В зависимости от вида терапии все больные были разбиты на 3 группы: группа
ампициллина (500 мг три раза в сутки), группа ко–тримоксазола (960 мг два раза в
сутки) и группа плацебо. Ни по одному из изучаемых показателей не было выявлено
достоверных различий между группами через 7, 21 и 35 дней. Даже динамика
разрешения такого показателя, как гнойность мокроты, была одинакова во всех
группах.
Однако благоприятный эффект антибактериальной терапии при обострении ХОБЛ
зависит, в первую очередь, от тяжести заболевания. Например, в наиболее часто
цитируемом рандомизированном плацебо–контролированном исследовании Anthonisen и
соавт.
, включавшем 173 больных с обострением хронического бронхита, было
показано, что у больных с I типом обострения (наличие 3–х больших критериев, см.
табл.
1) успех терапии наблюдался в 63% в группе больных, получавших
антибиотики, и в 43% – у больных группы плацебо (p
Источник: https://www.medcentre.com.ua/articles/Obostrenie-HOBL-znachenie-infektsionnogo-37057
Медикаментозная терапия обострений хронической обструктивной болезни легких
- • глюкокортикоиды.
- Бронхолитическая терапия
При назначении медикаментозной терапии, направленной на улучшение бронхиальной проходимости, необходимо иметь в виду, что в основе бронхиальной обструкции лежат разнообразные патогенетические механизмы. Вклад каждого из них в нарушение бронхиальной проходимости, клиническую картину и течение ХОБЛ неодинаков. Несмотря на то что в основе бронхиальной обструкции при ХОБЛ лежат различные механизмы, в том числе и необратимая обструкция, а удельный вес бронхоспазма невелик, даже небольшой прирост показателей бронхиальной проходимости на фоне назначения бронходилататоров может существенно улучшить состояние больных. Этот эффект обусловлен облегчением усилий, затрачиваемых больным при преодолении бронхиального сопротивления на выдохе, а следовательно, уменьшением работы и степени утомления дыхательной мускулатуры.
С целью бронхолитической терапии наиболее широко используют различные b2-агонисты, антихолинергические средства, ксантиновые производные (препараты теофиллина).
b2-Агонисты короткого действия. Среди b2-агонистов короткого действия чаще других применяют фенотерол (беротек), сальбутамол (вентолин), тербуталин (бриканил). Препараты назначают в виде ингаляций, внутрь и парентерально. Более предпочтителен ингаляционный способ доставки (уровень доказательности А).
В настоящее время на отечественном рынке имеются препараты в виде дозированного аэрозоля, порошковых ингаляторов, растворов для небулайзера. При обострениях ХОБЛ предпочтительнее ингаляции с помощью специального распылителя (небулайзер).
Использование небулайзера для ингаляционной терапии позволяет не координировать вдох с высвобождением препарата, что имеет важное значение для пациентов, испытывающих затруднения в осуществлении данного маневра (лица пожилого и старческого возраста).
Кроме того, обеспечивается минимальное попадание препарата в ротоглотку и системный кровоток, что снижает риск побочных эффектов. Эффективность дозированных ингаляторов со спейсерами сравнима с ингаляционной терапией небулайзеров.
b2-Агонисты длительного действия (сальметерол, формотерол) показаны согласно рекомендациям экспертов GOLD всем больным ХОБЛ с умеренным, тяжелым и крайне тяжелым течением заболевания. b2-Агонисты длительного действия имеют ограниченные показания при обострениях ХОБЛ. Показано, что эффективность сальметерола сравнима с таковой антихолинергических препаратов (ипратропиум бромид).
Доказано, что пролонгированные b2-агонисты улучшают показатели объема форсированного выдоха за 1-ю секунду (ОФВ1), ослабляют выраженность симптомов ХОБЛ, повышают переносимость физических нагрузок, уменьшают частоту обострений заболевания.
Среди b2-агонистов пролонгированного действия основные позиции в фармакотерапии больных ХОБЛ занимают сальметерол и формотерол, каждый из них имеет свои особенности, учет которых важен при выборе препарата, тактики лечения и рекомендаций больным.
Так, сальметерол оказывает медленный бронхорасширяющий эффект, поэтому применяется не по потребности, а только в качестве базисной терапии.
В отличие от сальметерола формотерол при продолжительности эффекта в течение 12 ч характеризуется быстрым началом действия, что позволяет использовать его и для купирования острых симптомов бронхиальной обструкции.
В то же время базисная терапия формотеролом не оказывает антагонистического действия по отношению к короткодействующим b2-агонистам и позволяет использовать их по потребностям. Действие формотерола развивается у больных ХОБЛ менее чем за 5 мин и наступает быстрее, чем при использовании ипратропиума бромида. Субъективное ощущение больных после ингаляции формотерола корреспондируется с объективными данными улучшения бронхиальной проходимости.
Основные рекомендации по применению b2-агонистов длительного действия следующие:
• Показаны больным ХОБЛ среднетяжелого, тяжелого и крайне тяжелого течения в качестве базисной терапии.
• Формотерол может купировать острые симптомы бронхиальной обструкции.
• Комбинация формотерола с ипратропиумом бромидом повышает эффективность терапии.
• На фоне применения b2-агонистов длительного действия могут назначаться по потребности короткодействующие b2-агонисты.
• Эффективность b2-агонистов длительного действия выше при большей выраженности обратимости.
• При наличии сопутствующей сердечно-сосудистой патологии необходим контроль за лечением (уровень артериального давления, сердечный ритм, электрокардиограмма, уровень калия и глюкозы в крови).
Антихолинергические препараты. Оптимальными для бронхолитической терапии больных ХОБЛ являются антихолинергические препараты, в частности ипратропиум бромид (атровент) в виде ингаляций.
При обострениях ХОБЛ более эффективно применение ипратропиума бромида через небулайзер, хотя метанализ не выявил преимущества небулайзера перед дозированным ингалятором со спейсером (уровень доказательности А).
Прием антихолинергических препаратов редко сопровождается развитием нежелательных побочных эффектов, что является их существенным преимуществом.
Метилксантины. Традиционным бронхолитическим препаратом является теофиллин. Препараты теофиллина (эуфиллин, аминофиллин) обладают разнообразными «небронхолитическими» свойствами, которые следует учитывать при назначении больным с обострением ХОБЛ.
Основными «небронхолитическими» свойствами метилксантинов являются следующие:
• улучшение мукоцилиарного клиренса;
• противовоспалительный эффект;
• ингибирование дегрануляции тучных клеток (важное значение при бронхиальной астме);
• иммуномодулирующий эффект;
• снижение сосудистого легочного сопротивления;
• увеличение выброса правого и левого желудочков;
• уменьшение работы дыхательных мышц;
• увеличение силы дыхательной мускулатуры;
• повышение чувствительности дыхательного центра.
Важное клиническое значение имеет свойство теофиллина увеличивать силу дыхательной мускулатуры, что особенно существенно при наличии дыхательной недостаточности и утомлении диафрагмы на фоне обострения ХОБЛ.
Возможно, именно этим свойством теофиллина можно объяснить субъективное уменьшение одышки даже при сравнительно небольшом приросте показателей бронхиальной проходимости и недостаточной концентрации препарата в крови у больных ХОБЛ.
В то же время следует учитывать небольшую широту терапевтических концентраций теофиллина в крови и высокий риск развития побочных эффектов, в том числе и потенциально опасных (аритмии, судороги, снижение мозгового кровообращения у больных ХОБЛ).
Тахикардия, нарушения сердечного ритма и диспепсия также возможны при приеме теофиллина, дозы которого, обеспечивающие бронхолитическое действие, близки к токсическим (уровень доказательности А).
Применение теофиллина при обострениях ХОБЛ встречает возражения, так как в контролируемых исследованиях эффективность теофиллина у больных с обострением ХОБЛ оказалась недостаточно высокой, а в ряде случаев лечение сопровождалось побочными эффектами (гипоксемия). Высокий риск побочных эффектов диктует необходимость определения концентрации препарата в крови.
При относительно стабильном состоянии больных ХОБЛ предпочтительнее назначение пролонгированных препаратов теофиллина (теопек, теотард, эуфилонг и др.), которые обеспечивают постоянную концентрацию в крови и могут применяться 1–2 раза в сутки, что улучшает комплаенс пациентов.
Осторожно применяют внутривенно теофиллин при обострениях ХОБЛ у больных, получающих пролонгированные препараты теофиллина.
Назначение теофиллина на фоне применения других медикаментов по поводу как легочной, так и внелегочной сопутствующей патологии может повышать его концентрацию в крови с риском развития токсических эффектов. Об этом следует помнить особенно у больных пожилого и старческого возраста.
Известно, что в силу полиморбидности многие пожилые больные получают по поводу имеющихся заболеваний различные лекарственные препараты (вынужденная полипрагмазия).
К препаратам, повышающим концентрацию теофиллина в крови, относятся некоторые антибиотики (эритромицин, ципрофлоксацин), антагонисты кальция (дилтиазем, верапамил, нифедипин), антиаритмики, антисекреторные средства (циметидин), антиподагрические средства (аллопуринол), некоторые цитостатики (циклофосфамид, метотрексат).
Также концентрации теофиллина в крови повышаются у больных с сердечной недостаточностью (застойная печень), хроническим гепатитом и циррозом печени, гипотиреозом, при вирусных инфекциях. Повышение концентрации теофиллина обусловлено снижением активности печеночного фермента Р-450.
В подобных ситуациях рекомендована отмена (замена) указанных препаратов или назначение теофиллина в меньшей суточной дозе. В то же время у курящих чувствительность к теофиллину может быть снижена, что следует также учитывать при оценке эффективности препарата и коррекции его режима дозирования.
Комбинированные бронхолитические препараты. Для лечения ХОБЛ используются комбинированные препараты, например беродуал, содержащий антихолинергическое средство ипратропиум бромид и b2-агонист фенотерол.
Назначение комбинированных препаратов позволяет воздействовать на разные рецепторы, усиливать фармакологический эффект каждого медикамента, а также уменьшать их дозу и тем самым снижать вероятность побочных эффектов.
По сравнению с монотерапией одним из этих препаратов у больных, получавших комбинированное лечение, отмечено незначительное сокращение сроков пребывания в стационаре и несколько большее увеличение ОФВ1.
Эффективность b2-агонистов короткого действия и ипратропиума бромида у больных с обострениями ХОБЛ подтверждена в ходе многочисленных контролируемых исследований и имеет высокий уровень доказательности (А).
Выбор бронхолитика для адекватной терапии обострений ХОБЛ должен определяться выраженностью обострения, ответом на проводимую терапию. При недостаточной эффективности одного бронхолитика необходима коррекция лечения в виде дополнительного назначения бронхолитических препаратов с другим механизмом действия.
Эффективность ингаляционных бронхолитиков и теофиллинов подтверждена и согласно рекомендациям GOLD имеет высокую степень доказательности (А).
Эксперты GOLD рекомендуют применять бронхолитики при любой тяжести течения ХОБЛ: при легком течении ХОБЛ – бронхолитики короткого действия по потребности; при среднетяжелом и тяжелом течении ХОБЛ – постоянный прием бронхолитиков (одного или несколько препаратов).
Муколитическая терапия
Для улучшения бронхиальной проходимости используют муколитические и мукорегулирующие препараты. Наиболее эффективными среди них являются N-ацетилцистеин, амброксол, бромгексин.
N-ацетилцистеин (флуимуцил, мукосольвин, АЦЦ) назначают внутрь в суточной дозе 600–1200 мг или в ингаляциях с помощью небулайзера.
Существенным преимуществом ацетилцистеина является его антиоксидантная активность, что особенно важно у пожилых больных, для которых характерна активация окислительных процессов и снижение антиоксидантной активности сыворотки.
Кроме того, ацетилцистеин является донатором сульфгидрильных групп, что может иметь значение для предупреждения развития толерантности к нитратам у больных с сопутствующей ишемической болезнью сердца, хотя эти свойства препарата требуют подтверждения в клинических исследованиях.
Применение N-ацетилцистеина у больных с обострением ХОБЛ нежелательно в связи с риском усиления бронхоспазма. N-ацетилцистеин можно применять у больных для профилактики частых обострений ХОБЛ (уровень доказательности В).
Бромгексин применяют внутрь в суточной дозе 32–48 мг, а также внутривенно по 2 ампулы (16 мг) 2–3 раза в день. Препарат “Бронхосан” содержит бромгексин в комбинации с различными фитопрепаратами. Назначают внутрь в виде капель и в ингаляциях.
Амброксол (ласольван, амбробене, амбролан и др.) является активным метаболитом бромгексина. Наряду с мукорегулирующим действием амброксол также обладает антиоксидантными и противовоспалительными свойствами. Кроме того, амброксол стимулирует продукцию сурфактанта – поверхностно-активного вещества, покрывающего альвеолы изнутри и улучшающего эластические свойства легких.
Являясь одним из компонентов системы местной защиты легких, сурфактант препятствует проникновению в клетки эпителия патогенных микроорганизмов, обволакивая их и помогая альвеолярным макрофагам уничтожать микроб.
Сурфактант также усиливает цилиарную активность мерцательного эпителия, что в сочетании с улучшением реологических свойств бронхиального секрета приводит к улучшению мукоцилиарного транспорта.
Практически важно, что при одновременном назначении амброксола и некоторых антимикробных препаратов (амоксициллин, цефуроксим, доксициклин, эритромицин) отмечено повышение концентрации указанных антибиотиков в легочной ткани. Преимуществом препарата является возможность использования его в различных лекарственных формах (таблетки, сироп, раствор для приема внутрь, внутривенных инъекций или ингаляций).
Муколитическим эффектом также обладает фенспирид, который наряду с этим оказывает противовоспалительное и бронхолитическое действие за счет различных механизмов (папавериноподобное действие, антагонизм к гистаминовым Н1-
Ферментные препараты в качестве муколитиков не рекомендуется использовать при ХОБЛ с учетом возрастания протеолитической и снижения антипротеазной активности бронхиального секрета при обострениях заболевания.
Применение антипротеаз в лечении больных ХОБЛ широкого распространения не получило
С целью поддерживающей мукорегулирующей терапии при стабильном состоянии пациента наряду с указанными муколитическими препаратами полезно использование различных фитосборов с учетом поливалентного действия содержащихся в них ингредиентов, что, однако, имеет невысокий уровень доказательности.
Основанием для продолжительного применения муколитических препаратов при ХОБЛ является снижение частоты и сокращение сроков обострений заболевания, однако муколитическая терапия не оказывает влияния на самый существенный прогностический показатель при ХОБЛ – величину ОФВ1. Эффективность муколитиков доказана только у больных с легким течением ХОБЛ (ОФВ1>50% от должного) в ряде коротких (2–6 мес) исследований. Широкое применение муколитиков у больных ХОБЛ следует относить к уровню доказательности D.
Глюкокортикоиды
При тяжелых обострениях ХОБЛ, плохом ответе на лечение показаны глюкокортикоиды: метилпреднизолон 0,5–0,75 мг/кг внутривенно или гидрокортизон 1,5–2,5 мг/кг внутривенно каждые 6–8 ч. Системное применение глюкокортикоидов (внутрь или внутривенно) у больных с обострением ХОБЛ приводило к увеличению величины ОФВ1 и сокращению срока госпитализации (уровень доказательности А).
Продолжительность применения глюкокортикоидов при обострениях ХОБЛ не должна превышать 2–3 нед, поскольку не удалось выявить преимуществ при назначении глюкокортикоидов в течение 8 нед по сравнению с 2-недельным лечением (уровень доказательности А). Эксперты GOLD рекомендуют при обострениях ХОБЛ применять внутрь преднизолон в суточной дозе 40 мг в течение 10 дней. Это лечение показано всем больным с обострением ХОБЛ и величиной ОФВ1
Источник: http://medafarm.ru/page/patsientu/pulmonologiya/medikamentoznaya-terapiya-obostrenii-khronicheskoi-obstruktivnoi-bolezn
Лечение антибиотиками при обострениях ХОБЛ
| Группа | Пероральная терапия (эмпирическая) | Альтернативная пероральная терапия (эмпирическая) | Внутривенная терапия (эмпирическая) |
| Группа А | Пациентам с единственным главным симптомом» не назначают антибиотиков При показаниях: • В-лактам (пенициллин, ампициллин/ амоксициллин111) • Тетрациклин • Триметоприм/ сульфамето-ксазол | •В-лактам/инги-битор В-лактамаз (ко-амоксиклав) • Макролиды (азитромицин, кларитромицин, рокситромицине) • Цефалоспорины 2-го или 3-го поколения • Кетолиды (телитромицин) | |
| Группа Б | • Р-лактам/ ингибитор Р-лактамаз (ко-амоксиклав) | • Фторхинолоные (гемифлоксацин, левофлоксацин, моксифлоксацин) | •Р-лактам/инги-битор Р-лактамаз (ко-амоксиклав, ампициллин/ сульбактам) • Цефалоспорины 2-го или 3-го поколения • Фторхинолоные (левофлоксацин, моксифлоксацин) |
| Группа В | Пациентам с риском инфекций Pseudomonas: • Фторхинолоные (ципрофлоксацин, левофлоксацин -высокие дозы^) | • Фторхинолоные (ципрофлоксацин, левофлоксацин -высокие дозыf) или •Р-лактам с активностью против P. aeruginosa |
Примечания:
a. Всем пациентам с симптомами обострения ХОБЛ должны назначаться дополнительные бронхолитики с добавлением или без добавления ГКС.
b. Указаны классы антибиотиков (с конкретными представителями в скобках). В странах с высокой распространенностью резистентных к пенициллину S. pneumoniae рекомендуются высокие дозы амоксициллина или коамоксиклава . Главные симптомы: увеличение одышки, объема и гнойности мокроты.
d. Эти антибиотики не подходят для регионов с увеличенной распространенностью резистентных к пенициллину вырабатывающих В-лактамазу H. influenzae, M. catarrhalis и/или S. pneumoniae.
e. Доступны не во всех регионах мира.
f. Доза 750 мг эффективна против P. aeruginosa.
Пациентам с обострением ХОБЛ, имеющим два главных симптома обострения, если один из этих двух симптомов — усиление гнойного характера мокроты пациентам с тяжелым обострением ХОБЛ, нуждающимся в инвазивной или неинвазивной вентиляции легких.
Инфекционными возбудителями обострения ХОБЛ могут быть вирусы и бактерии. Чаще всего из нижних дыхательных путей больных с обострением ХОБЛ выделяют H. influenzae, S. pneumoniae и M. catarrhalis.
Также при обострении ХОБЛ выявляли так называемые атипичные возбудители, в частности Mycoplasma pneumoniae и Chlamydia pneumoniae; однако из-за трудностей диагностики их точная распространенность неизвестна.
Исследования, включавшие больных с исходной тяжелой ХОБЛ, нуждавшихся в вентиляционном пособии, показали, что у таких больных могут чаще встречаться грамотрицательные бактерии кишечной группы и P. aeruginosa.
Результаты других исследований свидетельствовали о том, что степень тяжести ХОБЛ во многом определяет тип микроорганизма. У больных с обострениями легкой ХОБЛ чаще всего высевается S. pneumoniae.
По мере того как снижается ОФВ1 и у больных отмечаются более частые обострения и сопутствующие заболевания, чаще выявляют H. influenzae и M. catarrhalis, а при тяжелом ограничении скорости воздушного потока возможна инфекция, вызванная P. aeruginosa. Факторами риска инфицирования P.
aeruginosa являются недавняя госпитализация, частое назначение антибиотиков (4 курса за последний год), тяжелые обострения ХОБЛ и выделение P. aeruginosa в период предшествующего обострения или колонизация микроорганизмом в стабильную фазу заболевания
Путь введения (пероральный или внутривенный) зависит от способности пациента принимать пищу и от фармакокинетики антибиотика.
Предпочтителен пероральный прием препаратов; в случае необходимости внутривенного введения рекомендуется перейти на пероральный прием антибиотика сразу после стабилизации клинического состояния пациента.
Учитывая результаты исследований длительности антибиотикотерапии при хроническом бронхите, при обострении ХОБЛ следует применять антибиотик в течение 3-7 дней
Дыхательные стимуляторы не рекомендуются при острой дыхательной недостаточности. Неспецифичный, но относительно безопасный дыхательный стимулятор доксапрам, доступный в некоторых странах в виде раствора для внутривенных вливаний, следует применять только если невозможна или не рекомендована неинвазивная интермиттирующая вентиляция.
Вентиляционное пособие. Основными целями вентиляционного пособия у больных с обострением ХОБЛ являются снижение смертности и показателей болезненности, а также уменьшение симптомов болезни.
Вентиляционное пособие включает как неинвазивную интермиттирующую вентиляцию (НИВ) с помощью приборов, создающих либо отрицательное, либо положительное давление, так и традиционную (инвазивную) искусственную вентиляцию легких с помощью оротрахеальной трубки или через трахеостому.
Неинвазивная вентиляция легких изучалась в нескольких контролируемых рандомизированных исслдованиях у больных с острой дыхательной недостаточностью, причем неизменно демонстрировался положительный результат со степенью успеха 80-85%.
Эти исследования доказывают, что НИВ корректирует респираторный ацидоз повышает рН и уменьшает РаС02, снижает частоту дыхательных движений, интенсивность одышки, а также сокращает срок госпитализации.
Более важным является то, что летальность (или частота интубации, если нет данных о летальности) снижается с помощью данного метода лечения. Однако НИВ можно применять не для всех больных.
Искусственная вентиляция легких.
Во время обострения ХОБЛ патологические процессы в легких, включая бронхоспазм, воспаление в дыхательных путях, повышенную секрецию слизи и потерю эластической тяги, мешают достижению пассивной остаточной емкости легких в конце выдоха, увеличивая динамическую гиперинфляцию и работу дыхательных мышц Одним из показаний является неудача попытки вначале провести НИВ. По мере того как накапливается опыт повсеместного клинического применения НИВ при ХОБЛ, некоторые клинические ситуации с показаниями к искусственной вентиляции легких успешно разрешаются с помощью НИВ.
Применение искусственной вентиляции у больных ХОБЛ в терминальной стадии зависит от возможной обратимости имеющегося состояния, желаний больного и наличия соответствующего персонала и оборудования интенсивной терапии.
Трудные решения о применении искусственной вентиляции могут быть приняты легче, если удается получить от самого пациента ясные указания по поводу лечения — «предварительные распоряжения».
Основными опасностями искусственной вентиляции являются присоединяющаяся при вентиляции пневмония (особенно если присутствуют мультирезистентные микроорганизмы), баротравма, трудности с переводом на спонтанное дыхание.
В противоположность некоторым мнениям следует сказать, что внезапная смертность среди больных ХОБЛ с дыхательной недостаточностью ниже, чем смертность среди пациентов, которым проводят искусственную вентиляцию по другим причинам.
В исследовании большой группы больных ХОБЛ с острой дыхательной недостаточностью сообщается о больничной летальности 17-49%. Сообщается о летальных исходах в течение 12 мес.
после вентиляции, особенно среди тех пациентов, у которых до вентиляции наблюдались плохие показатели функции легких (ОФВ1 < 30% от должного), имелись нереспираторные сопутствующие заболевания и ограничения в передвижении.
Больные, которые не имели до вентиляции диагностированных сопутствующих заболеваний, имели дыхательную недостаточность вследствие потенциально обратимого процесса (такого как инфекция) или были относительно подвижны и не пользовались длительной кислородотерапией, чувствовали себя на удивление хорошо после вентиляционного пособия.
В стационаре должно также проводиться следующее лечение: введение жидкости (необходимо тщательное мониторирование водного баланса); питание (дополнительное, если необходимо); профилактика тромбоза глубоких вен (механические устройства, гепарины и т.д.
) при обездвиженности, полицитемии или дегидратации пациентов как при наличии, так и при отсутствии тромбоэмболий в анамнезе; дренаж бронхиального дерева (путем стимуляции кашля и малообъемного форсированного выдоха, как при лечении в домашних условиях).
У больных, выделяющих более 25 мл мокроты в сутки, или у больных с долевым ателектазом может быть полезной ручная или механическая перкуссия грудной клетки. Отсутствуют данные в поддержку рутинного применения ингаляций N-ацетилцистеина или любых других мер, увеличивающих клиренс слизи.
Легочная реабилитация сама по себе не показана при обострениях ХОБЛ, но может быть полезна у пациентов после выхода из состояния обострения.
Источник: https://megaobuchalka.ru/7/33469.html

 Бактериальные патогены выявляются у 50–60% больных с обострением ХОБЛ, наиболее часто присутствуют три микроорганизма: нетипируемые Haemophilus influenzae, Streptococcus pneumoniae и Moraxella catarrhalis. На основе мета–анализа 65 исследований Leeper и соавт. показали, что в течение последних 20 лет при обострении ХОБЛ снизилась доля S. pneumoniae и возросла частота выявления M. catarrhalis и причины такого «смещения» микробного спектра не известны (табл. 3) [26]. В большинстве проведенных исследований роль бактериальных патогенов у больных ХОБЛ изучалась при помощи микробиологического анализа экспекторированной мокроты, между тем серьезным недостатком данного метода является проблема контаминации бронхиального секрета микрофлорой верхних дыхательных путей. Более надежным методом оценки спектра патогенов инфекций нижних дыхательных путей является техника защищенной щеточной биопсии (ЗЩБ). Достоинством этого метода является отсутствие контакта образца из дистальных дыхательных путей с орофарингеальным секретом, что исключает контаминацию материала микроорганизмами верхних дыхательных путей [45]. Данные о бактериальных возбудителях обострения ХОБЛ, полученные в исследованиях, проведенных с использованием техники ЗЩБ, подтверждают значение ведущей «тройки» в генезе обострения ХОБЛ (табл. 4).
Бактериальные патогены выявляются у 50–60% больных с обострением ХОБЛ, наиболее часто присутствуют три микроорганизма: нетипируемые Haemophilus influenzae, Streptococcus pneumoniae и Moraxella catarrhalis. На основе мета–анализа 65 исследований Leeper и соавт. показали, что в течение последних 20 лет при обострении ХОБЛ снизилась доля S. pneumoniae и возросла частота выявления M. catarrhalis и причины такого «смещения» микробного спектра не известны (табл. 3) [26]. В большинстве проведенных исследований роль бактериальных патогенов у больных ХОБЛ изучалась при помощи микробиологического анализа экспекторированной мокроты, между тем серьезным недостатком данного метода является проблема контаминации бронхиального секрета микрофлорой верхних дыхательных путей. Более надежным методом оценки спектра патогенов инфекций нижних дыхательных путей является техника защищенной щеточной биопсии (ЗЩБ). Достоинством этого метода является отсутствие контакта образца из дистальных дыхательных путей с орофарингеальным секретом, что исключает контаминацию материала микроорганизмами верхних дыхательных путей [45]. Данные о бактериальных возбудителях обострения ХОБЛ, полученные в исследованиях, проведенных с использованием техники ЗЩБ, подтверждают значение ведущей «тройки» в генезе обострения ХОБЛ (табл. 4). 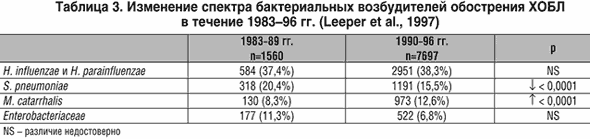
 У больных с далекозашедшими стадиями ХОБЛ возрастает роль грамотрицательных микроорганизмов. Исследование Eller и соавт. выявило среди причинных факторов обострения ХОБЛ очень высокую частоту Enterobacteriaceae и Pseudomonas spp.: на их долю пришлось 48,2% всех причин бактериальных обострений ХОБЛ, причем среди больных с объемом форсированного выдоха за 1 сек (ОФВ1) доля грамотрицательных микроорганизмов составила 63,5% [18]. В исследовании Miravitlles и соавт., микроорганизм Pseudomonas aeruginosa был выявлен у 15% госпитализированных больных с обострением ХОБЛ, причем фактором, имеющим очень высокую связь с инфекцией синегнойной палочкой, явился показатель ОФВ1 менее 50% [30].
У больных с далекозашедшими стадиями ХОБЛ возрастает роль грамотрицательных микроорганизмов. Исследование Eller и соавт. выявило среди причинных факторов обострения ХОБЛ очень высокую частоту Enterobacteriaceae и Pseudomonas spp.: на их долю пришлось 48,2% всех причин бактериальных обострений ХОБЛ, причем среди больных с объемом форсированного выдоха за 1 сек (ОФВ1) доля грамотрицательных микроорганизмов составила 63,5% [18]. В исследовании Miravitlles и соавт., микроорганизм Pseudomonas aeruginosa был выявлен у 15% госпитализированных больных с обострением ХОБЛ, причем фактором, имеющим очень высокую связь с инфекцией синегнойной палочкой, явился показатель ОФВ1 менее 50% [30]. 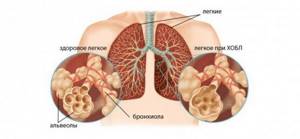 Важно отметить, что при диагностике ХОЗЛ, выявление этиологических причин в каждом третьем случае остается безрезультатным. В таком случае может приниматься решении о присвоении данному случаю неинфекционного статуса.
Важно отметить, что при диагностике ХОЗЛ, выявление этиологических причин в каждом третьем случае остается безрезультатным. В таком случае может приниматься решении о присвоении данному случаю неинфекционного статуса.