Бронхит — распространенное среди детей заболевание. Для его своевременного выявления и лечения родителям следует запомнить его симптомы, а при их обнаружении обратиться к врачу.
Бронхитом называют распространенное воспаление слизистой оболочки нижнего отдела дыхательных путей. Отек стенок бронхов возникает по причине деятельности инфекционных микроорганизмов. Просвет трубки становится узким и происходит нарушение проходимости ее для воздуха. Главные симптомы этого недуга связаны с природой бронхита у детей.
Бронхит у ребенка: симптомы
Различают свыше трехсот разных микроорганизмов и вирусов, а также их комбинаций, которые могут вызвать отек. Защитить бронхи от воздействия болезнетворных бактерий способен крепкий иммунитет.
Однако в периоды, когда человек страдает ОРВИ или гриппом, организму сложно сопротивляться проникновению вирусов и микроорганизмов на слизистую оболочку бронхов, где они провоцируют воспаление и отек.
Разновидности бронхита по агенту, который спровоцировал его возникновение:
- Аллергия;
- Вирусы;
- Бактерии;
- Токсины.
Большинство случаев данного заболевания вызваны вирусами. Дети довольно легко подхватывают ОРВИ, грипп и иные респираторные инфекции. Частый прием антибактериальных препаратов ведет к снижению защитных сил организма, поэтому воспаление формируется еще и микроорганизмами. Ослабленный иммунитет имеется также и у недоношенный детей.
Бактериальный бронхит несет в себе еще одну опасность: помимо слизистой оболочки воспаление затрагивает окружающие ткани, что ведет к развитию пневмонии. Младенцы первого года жизни, болеющие бронхитом, преимущественно получают осложнения, вызванные деятельностью микроорганизмов.
Аллергический бронхит
Встречаемость аллергического бронхита в последние несколько десятков лет среди детей растет. Причина его заключается в особой реакции организма на аллергены, которые попадают в легкие.
Среди последних выделяются следующие:
- Пыль;
- Шерсть и кожные частицы животных;
- Чистящие средства и косметика, в состав которых входят сильные ароматизаторы.
Причины распространения аллергического бронхита среди детей разного возраста:
- Загрязненная окружающая среда;
- Загазованный воздух;
- Чрезмерное пользование бытовой химией;
- Антибиотики;
- Продукты питания с химическими добавками.
Аллергический бронхит не рекомендуется лечить народными средствами, поскольку в их составе часто содержатся компоненты растительного происхождения, которые могут усугубить ситуацию.
Еще одной распространенной причиной развития этого недуга у детей, которые перенесли опасное заболевание, является долгое нахождение в стерильной комнате. Примеры таких помещений: хирургические и инфекционные палаты, операционные и пр.
Если дети проходят курс лечения в условиях стационара и не имеют возможности уходить из помещения на время уборки, то у них велика вероятность получения ожогов от испарений хлора. Последний может стать причиной бронхита. Данный случай демонстрирует, что лучшее – враг хорошего.
Аллергический и токсический бронхит может развиться не моментально, а с течением времени. Классический пример: вдыхание ребенком дыма от сигарет во время пассивного курения его родителями.
Эти два недуга практически не вызывают повышения температуры тела ребенка.
Из-за этого может быть поставлен ошибочный диагноз, лечение проведено от другого заболевания, а бронхит перейдет в хроническую форму, которой свойственны осложнения в виде астмы.
Протекание недуга возможно в следующих формах:
- Острый;
- Обструктивный;
- Бронхиолит.
Как проявляется острый бронхит у детей?
В трехлетнем возрасте у ребенка чаще всего диагностируют именно острый бронхит. Эта форма недуга характеризуется воспалительным процессом в верхних дыхательных путях, который не распространяется на легочные ткани.
Острый бронхит приводит к следующим неприятным последствиям: одышка, затрудненное дыхание, кашель. Последний в самом начале сухой удушливый, способный вызвать рвоту, а впоследствии влажный с отходящей мокротой.
В большинстве случаев изменение характера кашля на влажный облегчает общее состояние ребенка и свидетельствует об отступлении недуга. Бактерии, которые наряду с вирусами вызвали бронхит, делают мокроту гуще с преобладанием желтого и зеленого оттенков.
Симптомы, говорящие о наличии бронхита у ребенка:
- Ощущение разбитости;
- Хрипы при дыхании;
- Саднящая боль в груди;
- Высокая температура;
- Кашель (сухой, переходящий во влажный);
- Обезвоживание, вызванное интоксикацией;
- Насморк;
- Рвота при сильных приступах кашля.
Начало заболевания характеризуется повышенной температурой тела у детей, которая вызвана воспалением в бронхах. В эту фазу противопоказаны горчичники и иные прогревающие процедуры. Ускорить и облегчить отхождение слизи помогают ингаляции. Их проведение приближает момент перехода к влажному кашлю от сухого. Ингаляции нельзя проводить при высокой температуре тела у ребенка.
Спрогнозировать течение острого бронхита можно на основании показаний градусника. Если температура на начальном этапе сильно не поднимается, это говорит о том, что иммунитет ребенка ослаблен.
Состояние больного станет лучше, если его температура на некоторое время поднимется выше 38 градусов. Скорость выздоровления зависит от следующих обстоятельств: возраст пациента, развитие его иммунитета и причины заболевания.
В среднем она составляет от 1 до 3 недель.
Обструктивный хронический бронхит: симптомы
Клиническая картина обструктивного бронхита у детей имеет отличительные признаки, такие как дыхание со свистом и заметные хрипы из-за уменьшенного просвета бронхов. Приступ кашля у больных возникает спонтанно, имеет сухой лающий характер, но облегчения не приносит. У двухлетних детей во время сильного кашля иногда текут слезы, синеют носогубные складки и возникает рвота.
Аденовирус, цетамегаловирус, вирус парагриппа способны спровоцировать обструктивный бронхит у детей. Помимо них в помещениях с повышенной влажностью в роли возбудителя может выступать плесень. Недоношенность, отставание в развитии тканей легких, аллергические реакции – ряд причин болезни, свойственных младенцам грудного возраста.
Риск развития бронхита данной формы намного выше у детей с аллергией, курящими родителями и живущих вблизи источников загрязнения воздуха. Слабая иммунная система, генетическая предрасположенность к болезням легких, повышенная влажность в доме повышают вероятность заболеть.
Симптомы обструктивного бронхита у детей обнаруживаются спустя 2-3 недели после вирусного заболевания, являясь его осложнением. Если недуг появился на фоне токсической или аллергической реакции, то температура тела ребенка не будет высокой, что препятствует своевременному обнаружению заболевания. Без лечения бронхит перетекает в хронический, а иногда появляется астма.
Симптоматика бронхиолита
Бронхиолит развивается преимущественно у детей первого года жизни. Данная форма отличается поражением самых маленьких бронхов и бронхиол. Асфиксия и спазмы – возможные последствия этого недуга.
Слабый иммунитет, вирусы и пневмококки являются причинами заболевания, которое возникает на фоне переохлаждения и других сопутствующих недугах.
Признаки бронхита у детей:
- Затрудненное дыхание, сопровождающееся свистом. При вдохе межреберные промежутки впадают. Крылья носа раздуваются на выдохе. Больной с большим трудом дышит, прикладывая усилия на каждый вдох;
- Кожа бледная;
- Обезвоживание, которое проявляется сухостью кожных покровов и во рту, впалостью родничка;
- Кашель мучительный, но не продуктивный. Помочь младенцу первого года жизни избавиться от мокроты помогает специальный массаж;
- Температура до 38 °С.
У маленьких детей выход мокроты с кашлем при бронхиолите сопровождается затруднением дыхания, потому что они не умеют ее сами отхаркивать. Заболевание у детей младше семимесячного возраста может вызывать осложнения: бронхообструктивный синдром, недостаточность легких по причине неразвитости этого органа.
Диагностика бронхита у детей
Основа диагностики и определения клинической картины бронхита – жалобы больного. Основное внимание направлено на наличие кашля с характерными признаками отходящей слизи. Последняя имеет зеленый или желто-серый оттенок. Об отсутствии инфекции, вызванной патогенными микроорганизмами, свидетельствует белый цвет мокроты.
Далеко не каждый кашель у ребенка является показателем имеющегося бронхита. Его предназначение заключается в освобождении дыхательных путей от посторонних предметов и веществ. Полезная разновидность этой защитной функции организма характеризуется отхождением мокроты и называется влажным.
Для постановки верного диагноза и назначения наиболее эффективной терапии острого бронхита у ребенка специалистом изучаются следующие данные:
- Рентгеновский снимок грудной клетки;
- Анализ крови на наличие воспаления;
- Пневмотахометрия, позволяющая определить характеристики внешнего дыхания.
Если бронхит у ребенка долго не проходит без видимых на то причин (осложнений), назначаются лабораторные исследования, позволяющие выявить наличие хламидиоза, аденовирусов или микоплазмов.
С целью проведения правильной диагностики и назначения эффективных методик лечения обструктивного бронхита, необходимо проанализировать следующие факторы:
- Наличие свиста при дыхании, слышимого на расстоянии, а также более длинного выдоха;
- Увеличена ли грудная клетка;
- Заметно ли впадение межреберных промежутков в процессе дыхания, говорящее об участии дополнительных мышц;
- Наличие приступов сухого кашля, продолжающегося долгое время;
- Изучение рентгеновского снимка грудной клетки;
- Слышны ли во время дыхания свист, хрип и иные сухие звуки.
У младенцев первого года жизни проводятся следующие мероприятия для выбора необходимой терапии:
- Анализ слизи из легких с целью выявления риносинцитиальной инфекции;
- Обнаружение посинения кожи и одышки;
- Аускультативное обследование, которое должно показать, есть ли рассеянные хрипы у малыша;
- Исследование на наличие тахикардии и слабых сердечных тонов;
- Втягиваются ли ткани в межреберных промежутках;
- Анализ рисунков легких на предмет высокой прозрачности.
Как лечить бронхит у ребенка
Ключевым и наиболее важным требованием к терапии детского бронхита является исключение самолечения. Эффективно бороться с данным недугом помогает только своевременное обращение за медицинской помощью. Только врач способен оценить состояние ребенка, поставить верный диагноз и назначить необходимое лечение.
Ребенок, больной бронхитом, может проходить лечение на дому под контролем педиатра. От госпитализации не следует отказываться при высокой температуре или при высоком риске перехода недуга в хроническую форму и развития определенных осложнений. Это требование относится, прежде всего, к маленьким детям, возраст которых меньше года, поскольку их дыхательная система еще не до конца развита.
Острый бронхит разных форм без осложнений лечится с использованием классических методов:
- Большое количество теплого питья;
- Постельный режим;
- Средства, сбивающие температуру.
После того, как температура тела придет в норму, в терапии бронхита применяют:
- Горчичники;
- Растирания груди;
- Ингаляции;
- Согревание ног горчицей.
Если лечение назначено и проходит правильно, то бронхит у детей отступает спустя две недели. Отсутствие видимых улучшений в течение месяца – тревожный признак. В этом случае следует дообследовать ребенка и еще раз посетить врача.
В отдельных случаях педиатр может назначить прием антибактериальных препаратов, считая это оправданным. Их принимают в соответствии с предписанием лечащего врача и под его контролем. Лечение данного заболевания требует комплексного подхода: проведение физиопроцедур, соблюдение составленной диеты и прием антибиотиков.
Нельзя давать ребенку лекарственные средства и добавки к пище, которые не назначал педиатр. От родителей требуется строгое следование назначенной терапии, приобретение только тех лекарственных препаратов, что указаны в рецепте. Покупка и использование рекламируемых средств без консультации со специалистом, которые кажутся более эффективными, может только навредить.
ладенцам до года запрещается давать средства, способствующие отхождению мокроты. Не стоит лечить острый бронхит лекарственными препаратами, в состав которых входит кодеин.
Терапия народными средствами
Известные народные средства для лечения бронхита имеют некоторую эффективность и способны приблизить момент отступления болезни. Но стоит помнить, что их применение возможно лишь в качестве вспомогательной терапии после консультации с врачом. Их прием не отменяет основную схему лечения.
Самыми действенными методами народной терапии являются:
- Теплое питье. Сухой кашель смягчится, если пить горячее молоко с медом и сливочным маслом;
- Ингаляции настоем на травах или содовым раствором;
- Растирание и согревание. Скипидарная мазь применяется при растирании ножек ребенка. Средство наносится на ступни перед сном. Ножки после этого укутать или надеть теплые носки;
- Горчичники – средство, которое проверено многими поколениями. Младенцам их ставят через слой ткани (пеленки) во избежание ожога кожных покровов. Детям с трехлетнего возраста горчичники допускается ставить на кожу, но только обратной стороной. Прикладывать их в районе сердца нельзя ни в коем случае;
- Отвар из сосновых почек или термопсиса – еще одно исцеляющее средство. В качестве отхаркивающих средств применяют настой алтея, подорожника или девясила.
Малыши часто страдают от аллергии и токсинов. Во избежание непредвиденных последствий, рекомендуется перед использованием народной терапии посоветоваться с педиатром.
Профилактика бронхита у ребенка
Бронхитом болеют преимущественно дошкольники и учащиеся начальных классов.
Соблюдение простых правил позволит минимизировать риск подхватить ребенком этот недуг:
- Не доводить насморк до хронического состояния. Болезни нижних участков дыхательной системы – результат длительных насморков;
- Вовремя и грамотно лечить ОРВИ и грипп;
- Не курить рядом с ребенком и исключить возможность вдыхания им сигаретного дыма;
- Защищать ребенка от воспалений и переохлаждений;
- Рацион питания должен быть сбалансированным и здоровым. Обязательно употребление всех необходимых витаминов и микроэлементов.
Избежать большинства опасных заболеваний у ребенка можно, если соблюдать ряд простых рекомендаций: вести здоровый образ жизни, принимать витамины и обеспечить хорошие условия проживания. А при обнаружении первых признаков недуга, обращаться к специалисту для диагностики и назначения лечения.
Источник: http://klubmama.ru/zdorove/detskie-bolezni/priznaki-bronxita-u-detej.html
Температура при бронхите у детей — при каких формах наблюдается
Ваш ребенок начал кашлять, беспокойно спать и чувствовать себя уставшим – не стоит закрывать глаза на данную симптоматику. Эти симптомы могут являться первыми признаками бронхита и если своевременно не предпринять необходимые действия, то у ребенка могут развиться осложнения.
Бронхит относится к группе заболеваний, которые нуждаются в домашнем лечении, но под руководством опытного врача. Симптомы и лечение заболевания очень связаны между собой. Примечательно то, что бронхит у ребенка может протекать с температурой или без нее.
Чтобы помочь родителям в лечение своего малыша, мы попробуем разобраться, сколько держится температура при бронхите и в каких случаях, гиперемия не наблюдается.
Также мы уделим внимание тому, насколько плохим признаком отсутствие температуры является при воспалении бронхов.
Формы бронхита
Все разновидности бронхита можно условно разделить на две группы: острые и хронические. Для последних, свойственно периодическое развитие в виде рецидива. Признаки бронхита у детей зависят от того, какая форма болезни наблюдается у пациента. Исходя из формы бронхита, определяется и порядок лечения заболевания.
Хронический бронхит является отдельным видом заболевания с ярко-выраженными и классическими проявлениями. Острый бронхит может иметь такие формы:
- острый или простой;
- бронхиолит;
- обструктивный;
- облитерирующий бронхиолит
Для каждого из указанных разновидностей заболевания характерны свои особенности и индивидуальная симптоматика.
Симптоматика разных форм бронхита
Каждый из указанных разновидностей может выражаться следующим образом:
- Бронхит острый – характеризуется высокой температурой, которая может держаться у малышей от двух дней и до десяти суток. Иногда держаться температура при бронхите такого типа может и большей период времени. Классический симптом данной формы заболевания – сухой, навязчивый кашель, переходящий постепенно во влажный и сопровождающийся выделением мокроты;
- Бронхиолит острый – лихорадка и повышенная температура может быть у ребенка 2-10 дней. Также, появляются признаки дыхательной недостаточности, синюшности носогубного треугольника и одышка. Иногда, при дыхании появляются хрипы.
- Бронхит обструктивный острый – температура у ребенка в данном случае может и не наблюдаться. На второй или третий день заболевания у ребенка появляются хрипы и свистящее дыхание. Иногда поднимается температура 38 или 37 градусов и держится на протяжении 3-5 дней. Длительность заболевания определяется индивидуальной чувствительностью ребенка к аллергенам.
- Бронхиолит облетирующий острый – данная форма заболевания имеет очень тяжелую симптоматику. У ребенка может наблюдаться температура в 39 градусов, лихорадочное состояние, воспаление глаз и носоглотки. После этого начинается синюшность, свистящее дыхание. Продолжительность заболевания 1-2 недели. При таком бронхите температура может периодически нарастать или спадать. Опасность этого заболевания заключается в том, что оно может перейти в хроническую форму.
- Рецидивирующий бронхит – при этой форме наблюдается воспаление бронхов, и может сразу де подняться температура. Через несколько дней, температура спадет, и будет держаться на уровне в 37-38 градусов. Изначально кашель сухой, однако позже может начать отходить мокрота и даже гной. Если причиной рецидива стал ОРВИ, симптоматика заболевания исчезнет намного раньше, чем бронхиальный кашель.
К сожалению, рецидивы могут повторяться достаточно часто, и состояние ребенка на прямую будет зависеть от состояния его иммунной системы.
Причина возникновения бронхита
Бронхит может развиться тогда, когда в организм ребенка попадает инфекция. К классическим разновидностям вируса бронхита можно отнести:
- вирус гриппа А, В, С;
- аденовирусная инфекция;
- парагрипп;
- риновирусная инфекция;
- микроплазма и хламидия;
- пневмококки, стафилококки или стрептококки.
Каждому родителю стоит знать, что все указанные вирусы передаются воздушно-капельным путем. Для этого достаточно ребенку ступить в контакт с носителем вируса. Примечательно, что каждый из указанных вирусов может распространяться переносчиком инфекции, а также человеком, который уже болеет бронхитом.
В случае заражения, многие родители задаются закономерными вопросами: как лечить и чем лечить заболевание, как выявить болезнь и как долго она будет продолжаться. Еще один вопрос, который тревожит каждого родителя – это бывает ли температура при бронхите у детей и сколько может держаться температура при острой или хронической форме заболевания.
Как помочь своему малышу в случае бронхита?
При бронхите у ребенка, крайне важно обеспечить хорошее питание и правильный режим ухода. Чтобы получить необходимую информацию на этот счет, стоит получить консультацию у лечащего врача и в дальнейшем следовать всем, данным рекомендациями.
Все дело в том, что только правильно лечение и строго сбалансированное питание позволят обеспечить ребенку полное выздоровление в самое короткое время. При любой форме бронхита ребенку необходимо обеспечить постельный режим. В меню пациента должно быть включено много молочных продуктов, блюд их ингредиентов растительного происхождения, а также обильное питье.
Крайне важно, обеспечить малышу обильное питье, а также, очистить в помещении воздух, которым дышит больной ребенок. Необходимо, чтобы ребенок дышал носом, а также его стоит промывать составами, в которых есть морская соль. Если у малыша бывает аллергическая реакция на такие препараты, использовать их не стоит.
В случае повышения температуры выше показателя в 38,5 градусов, необходимо дать ребенку жаропонижающие средства. Неизвестно, сколько дней продлиться лихорадка, поэтому, параллельно с приемом специальных препаратов стоит использовать и другие средства – примочки на лоб, обтирание ребенка водой с уксусом.
Стоит помнить, что врачом могут быть назначены и другие препараты, способные устранить возбудителя заболевания. Это позволяет устранить те симптомы, которые еще остались у пациента.
Особенно внимательно и осторожно стоит обращаться с лекарствами в том случае, если бронхит развился у ребенка в возрасте до года и в возрасте 3 лет.
Для маленьких детей медикаменты назначаются когда заболевание имеет очень тяжелую форму.
В три года и младше, иммунитет у пациента еще не может справляться с вирусом, поэтому родителям стоит обеспечить всю необходимую поддержку, чтобы организм справился с заболеванием.
Если температура при бронхите отсутствует – что делать?
Для родителей очень важно отслеживать при бронхите сколько держится температура и на каком уровне. Это необходимо для того, чтобы понять, в какой форме протекает болезнь и какие меры стоит предпринять для лечения.
Особенно часто температура отсутствует при обструктивной форме бронхита. Это говорит об аллергической природе заболевания, а не об инфекционной. В таких условиях отсутствие гиперемии – это нормальный симптом.
Если температура отсутствует при другой форме заболевания, то это не очень хороший знак, и он говорит о слабой работе иммунной системы.
В этом случае деткам назначаются интерфероны и иммуноглобулины, чтобы справиться с болезнью.
Источник: https://temperatura03.ru/detskie-bolezni/temperatura-pri-bronhite-u-detej.html
Клинические рекомендации: Острая респираторная вирусная инфекция (ОРВИ) у детей
Название: Острая респираторная вирусная инфекция (ОРВИ) у детей.
Алгоритм ведения пациента МКБ 10: J00/ J02,9/ J04,0/ J04,1/ J04,2/ J06,0/ J06,9. Год утверждения (частота пересмотра): 2016 (пересмотр каждые 3 года). ID: КР25. Профессиональные ассоциации.
• Союз педиатров России.
2016.
• Союз педиатров России.
ИЛ – интерлейкин. ОРВИ. Острая респираторная вирусная инфекция.
Понятие «острая респираторная вирусная инфекция (ОРВИ)» — суммирует следующие нозологические формы: острый назофарингит, острый фарингит, острый ларингит, острый трахеит, острый ларингофарингит, острая инфекция верхних дыхательных путей неуточненная. Новые и узконаправленные профессиональные термины в настоящих клинических рекомендациях не используются.
Острая респираторная вирусная инфекция (ОРВИ). Острая, в большинстве случаев самоограничивающаяся инфекция респираторного тракта, проявляющаяся катаральным воспалением верхних дыхательных путей и протекающая с лихорадкой, насморком, чиханием, кашлем, болью в горле, нарушением общего состояния разной выраженности.
Возбудителями заболеваний респираторного тракта являются вирусы. Распространение вирусов происходит чаще всего путем самоинокуляции на слизистую оболочку носа или конъюнктиву с рук, загрязненных при контакте с больным (например, через рукопожатие) или с зараженными вирусом поверхностями (риновирус сохраняется на них до суток). Другой путь – воздушно-капельный – при вдыхании частичек аэрозоля, содержащего вирус, или при попадании более крупных капель на слизистые оболочки при тесном контакте с больным. Инкубационный период большинства вирусных болезней – от 2-х до 7 дней. Выделение вирусов больным максимально на 3-и сутки после заражения, резко снижается к 5-му дню; неинтенсивное выделение вируса может сохраняться до 2 недель. Вирусные инфекции характеризуются развитием катарального воспаления. Симптомы ОРВИ являются результатом не столько повреждающего влияния вируса, сколько реакции системы врожденного иммунитета. Пораженные клетки эпителия выделяют цитокины, в тч интерлейкин 8 (ИЛ 8), количество которого коррелирует как со степенью привлечения фагоцитов в подслизистый слой и эпителий, так и выраженностью симптомов. Увеличение назальной секреции связано с повышением проницаемости сосудов, количество лейкоцитов в нем может повышаться многократно, меняя его цвет с прозрачного на бело-желтый или зеленоватый, тд; считать изменение цвета назальной слизи признаком бактериальной инфекции безосновательно [1].
Установка на то, что при всякой вирусной инфекции активируется бактериальная флора (так называемая «вирусно-бактериальная этиология ОРИ» на основании, например, наличия у больного лейкоцитоза) не подтверждается практикой. Бактериальные осложнения ОРВИ возникают относительно редко.
ОРВИ – самая частая инфекция человека: дети в возрасте до 5 лет переносят, в среднем, 6-8 эпизодов ОРВИ в год [2, 3], в детских дошкольных учреждениях особенно высока заболеваемость на 1-2-м году посещения – на 10-15% выше, чем у неорганизованных детей, однако, в школе последние болеют чаще [4].
Заболеваемость острыми инфекциями верхних дыхательных путей может значительно различаться в разные годы. Заболеваемость наиболее высока в период с сентября по апрель, пик заболеваемости приходится на февраль-март. Спад заболеваемости острыми инфекциями верхних дыхательных путей неизменно регистрируется в летние месяцы, когда она снижается в 3-5 раз [5, 6].
Согласно данным Минздрава России и Роспотребнадзора в 2015 г. Она составила 20,6 тыс. Случаев заболеваний на 100 тысяч человек (против 19,5тыс. На 100 тысяч населения в 2014 г. ). Абсолютное число заболеваний острыми инфекциями верхних дыхательных путей в РФ составило в 2015 году 30,1 миллиона случаев [5, 6].
Среди детей от 0 до 14 лет заболеваемость острыми инфекциями верхних дыхательных путей в 2014г. Составила 81,3тыс. На 100 тысяч или 19559,8 тыс. Зарегистрированных случаев [5].
Деление ОРВИ (назофарингита, фарингита, ларинготрахеита без стеноза гортани) по степени тяжести не целесообразно. • Острый назофарингит, конъюнктивит. • Острый ларингит. При подтверждении этиологической роли вирусного агента, уточнение выносится в диагноз.
В качестве диагноза следует избегать термина «ОРВИ», используя термины «острый назофарингит» или «острый ларингит», или «острый фарингит»( в англоязычной литературе применяется термин «common cold» – простуда), поскольку возбудители ОРВИ вызывают также ларингит (круп), тонзиллит, бронхит, бронхиолит, что следует указывать в диагнозе. Подробно данные синдромы рассматриваются отдельно ( см Клинические рекомендации по ведению детей с острым тонзиллитом, острым бронхитом и стенозирующим ларинготрахеитом).
Пациент или родители (законные представители) могут пожаловаться на остро возникший ринит и/или кашель и/или гиперемия конъюнктивы (катаральный конъюнктивит) в сочетании с явлениями ринита, фарингита. Заболевание обычно начинается остро, часто сопровождается повышением температуры тела до субфебрильных цифр (37,5°С—38,0°С). Фебрильная лихорадка более свойственна гриппу, аденовирусной инфекции, энтеровирусным инфекциям. Повышенная температура у 82% больных снижается на 2-3-й день болезни; более длительно (до 5-7 дней) фебрилитет держится при гриппе и аденовирусной инфекции [7]. Нарастание уровня лихорадки в течение болезни, симптомы бактериальной интоксикации у ребенка должны настораживать в отношении присоединения бактериальной инфекции. Повторный подъем температуры после кратковременного улучшения нередко бывает при развитии острого среднего отита на фоне продолжительного насморка. Для назофарингита характерны жалобы на заложенность носа, выделения из носовых ходов, неприятные ощущения в носоглотке: жжение, покалывание, сухость, нередко скопление слизистого отделяемого, которое у детей, стекая по задней стенке глотки, может вызывать продуктивный кашель. При распространении воспаления на слизистую оболочку слуховых труб (евстахеит) появляются пощелкивание, шум и боль в ушах, может снизиться слух. Возрастные особенности течения назофарингита: у грудных детей — лихорадка, отделяемое из носовых ходов, иногда — беспокойство, трудности при кормлении и засыпании. У старших детей типичными проявлениями являются симптомы ринита (пик на 3-й день, длительность до 6-7 дней), у 1/3-1/2 больных – чихание и/или кашель (пик в 1-й день, средняя длительность – 6-8 дней), реже — головная боль (20% в 1-й и 15% – до 4-го дня) [8]. Симптомом, позволяющим диагностировать ларингит, является осиплость голоса. При этом нет затруднения дыхания, других признаков стеноза гортани. При фарингите отмечаются гиперемия и отёчность задней стенки глотки, её зернистость, вызванная гиперплазией лимфоидных фолликулов. На задней стенке глотки может быть заметно небольшое количество слизи (катаральный фарингит) [8], фарингит также характеризуется непродуктивным, часто навязчивым кашлем. Этот симптом вызывает крайнее беспокойство родителей, доставляет неприятные ощущения ребенку, поскольку кашель может быть очень частым. Такой кашель не поддается лечению бронходилалаторами, муколитиками, ингаляционными глюкокортикостероидами. Ларингиту, ларинготрахеиту свойственны грубый кашель, осиплость голоса. При трахеите кашель может быть навязчивым, частым, изнуряющим больного. В отличие от синдрома крупа (обструктивного ларинготрахеита), явлений стеноза гортани не отмечается, дыхательной недостаточности нет.
В среднем симптомы ОРВИ могут продолжаться до 10-14 дней [9].
Общий осмотр подразумевает оценку общего состояния, физического развития ребенка, подсчет частоты дыхания, сердечных сокращений, осмотр верхних дыхательных путей и зева, осмотр, пальпацию и перкуссию грудной клетки, аускультацию легких, пальпацию живота. Обследование больного с ОРВИ имеет целью выявление бактериальных очагов, не определяемых клиническими методами. • Не рекомендуется рутинное вирусологическое и/или бактериологическое обследование всех пациентов, тд; это не влияет на выбор лечения, исключение составляют экспресс-тест на грипп у высоко лихорадящих детей и экспресс-тест на стрептококк при подозрении на острый стрептококковый тонзиллит.
(Сила рекомендации 1; уровень достоверности доказательств. C).
• Клинический анализ мочи (в тч с использованием тест-полосок в амбулаторных условиях) рекомендуется проводить у всех лихорадящих детей без катаральных явлений.
(Сила рекомендации 1; уровень достоверности доказательств. C).
Источник: https://kiberis.ru/?p=50152
Бронхит у грудничка: симптомы и особенности лечения
30.05.2017
Здравствуйте, дорогие читатели. В этой статье мы поговорим о бронхите у детей до года. Прочитав материал, вы узнаете, что собой представляет эта болезнь, какая у неё классификация, причины возникновения, симптомы. Также вам станут известны методы диагностики, вы узнаете, как лечить бронхит у грудничка и каковы могут быть осложнения.
Что это за болезнь?
При данном заболевании поражаются бронхи. Суть данной патологии заключается в спазматических сокращениях гладких мышц разной интенсивности, происходят отёчные явления слизистой оболочки, скопление мокроты.
К сожалению, появление бронхита у грудничков явление достаточно частое, обусловлено в основном анатомическими особенностями организма ребёнка до годика.
Малыши имеют короткую трахею, интенсивное обогащение кровью слизистой оболочки бронхов, а также рыхлость слоёв под слизистой оболочкой. В связи с этим, вирус попадает в дыхательные пути малыша очень быстро, проникает вглубь и способствует возникновению бронхита.
Считается, что максимально подверженным для этой болезни является возраст после шести месяцев до годика.
Какие виды различают
Данное заболевание классифицируется в зависимости от причин, вызывающих развитие болезни и характера их продолжительности.
Этиологическая классификация:
- Вирусного происхождения. Возникают, как последствие после перенесённого ОРВИ или гриппа, других вирусных инфекций.
- Бактериального происхождения. Такая форма развивается вследствие проникновения микроорганизмов в дыхательную систему малыша. Чаще всего — это пневмококки, микоплазмы и хламидии.
- Аллергический. Его также ещё называют астматическим. Развивается вследствие атипической реакции организма карапуза на какой-то аллерген.
- Токсического происхождения. Отравление ядовитыми химикатами из окружающей среды.
- Пылевой. При проникновении частичек пыли в дыхательные органы.
По скорости течения заболевания и характеру проявления различают:
- Острая форма бронхита. Она может длиться от 10 вплоть до 20 дней.
- Хроническая форма. Симптомы бронхита могут наблюдаться в течение трёхмесячного периода до двухлетнего.
- Затяжной бронхит. Своё название получил в связи с продолжительностью периода болезни, вплоть до 8 недель.
- Бронхит рецидивирующего типа. Может возникать три и даже больше раз за год. Длительность данного типа две недели, не меньше.
Также характеризуя тип заболевания у конкретного ребёнка, врач будет определять обструктивная или необструктивная у вас форма бронхита. Обструктивной форме характерно сужение просвета бронхиальных столбов, что может приводить к приступам сильного удушья.
Также формой бронхита можно считать бронхиолит, суть заболевания в воспалительном процессе структурных единиц бронхов.
У сына моей подруги была диагностирована острая форма бронхита. При этом малышу не было ещё и двух месяцев. Ребёнок начал кашлять, температура поднималась до 38 градусов. Их положили в стационар. Карапузу кололи сильнейшие уколы антибиотиков, в частности цефтриаксон. В первые дни ещё пришлось сбивать температуру (нурофеном). Там они пролежали дней 10.
Стоит отметить безалаберность врачей, которые мало того, что халатно относились к малышу, часто забывали даже на обход зайти. А не забывайте, что ребёнку ещё и двух месяцев не было, достаточно критичный возраст. Так ещё и не назначили пробиотики, из-за чего ребёнок заработал дисбактериоз.
Так что, по факту выписывались здоровыми, а по сути, заполучили новую болячку.
Причины
Что может стать основой для развития бронхита:
- Перенесённая вирусная или бактериальная инфекция.
- Хроническая форма может развиваться, как следствие недолеченного острого бронхита.
- Как последствие серьёзной аллергической реакции.
- Рецидивирующую форму бронхита могут провоцировать:
- повышенная влажность;
- критичные температуры (сильный мороз или жара);
- загрязнённый воздух, дым от сигарет;
- ослабленный иммунитет.
Бронхит у грудничка, симптомы
- Кашель, который в течение первых двух дней является сухим, болезненным и частым, на третий день сменяется на влажный, при этом увеличивается количество отхождение мокроты, её разжижение.
- В случаи бактериальной формы бронхита, после кашля будет выделяться слизь гнойного характера.
- При вирусном бронхите кашель сопровождается прозрачными выделениями, иногда с оттенком жёлтого или зелёного цвета.
- Среднее течение болезни 14 дней. Есть формы бронхита, при которых кашель сохраняется до 4 недель, и это при том, что исчезают остальные симптомы болезни.
- При прослушивании грудной клетки, наблюдаются характерные хрипы. Это обусловлено скоплением слизи в верхних участках дыхательной системы.
- Изменение характера частоты дыхания, появление одышки.
Чаще всего наблюдается затруднение в процессе выдоха, возможно, сопровождение свистящим звуком, что является признаком бронхоспазма.
- На первых этапах заболевание сопровождается болевыми ощущениями в горле, а также насморком, но они носят невыраженный характер.
- Температура тела может повышаться вплоть до 39 градусов и держаться на протяжении целой недели. Если бронхит у грудничка без температуры, то это может свидетельствовать либо о слабой иммунной системе либо о бронхите аллергического происхождения.
- Слабость, пропадает аппетит, сон становится неспокойным.
- Признаками рецидивирующей формы бронхита являются следующие:
- резкий скачок температуры тела до 38,5 градусов;
- сильные боли в голове;
- носик в заложенном состоянии, в редких случаях сопровождается выделениями гнойного характера.
Диагностика
Для того чтобы достаточно точно поставить правильный диагноз, доктор должен назначить ряд обследований:
- Первичный осмотр врача, выявление хрипов, свистящих звуков при выдохе, изменение дыхания.
- Анализ крови (общий). Диагноз может подтвердиться повышенным количеством лейкоцитов, указывающих на наличие воспалительного процесса, повышение числа СОЭ, при аллергической природе — увеличение количества эозинофилов.
- Анализ выделенной слизи (мокрота). Выявляет присутствие бактериального генеза.
- Определение газов в составе крови. Важно для оценивания уровня развития недостаточности дыхательной системы.
- Рентген. Делается в области грудной клетки. Необходим для подтверждения отсутствия воспаления лёгких.
Бронхит у грудничка, лечение
Для лечения бронхита используют такие методы:
Лечение дома
Режим
Осложнения
Последствиями недолеченного или запущенного бронхита является развитие таких патологий:
- Обструкция.
- Пневмония.
- Перерастание в хроническую форму бронхита.
- Развитие дыхательной или сердечной недостаточности.
При выявлении симптомов, похожих на признаки бронхита, необходимо сразу обратиться к доктору за помощью. Не стоит заниматься самолечением и надеяться, что всё пройдёт.
Также нельзя затягивать с визитом и запускать болезнь, могут развиться серьёзные последствия.
Если вы будете соблюдать все рекомендации врача, то сможете своевременно побороть болезнь, а ваш малыш и дальше сможет быть здоровым и жизнерадостным.
Источник: https://zdorovyemalisha.ru/zdorovye/bronhit-u-grudnichka.html
Бронхит у детей
Многие родители сталкивались с таким неприятным явлением, как детский бронхит. Это очень частое заболевание. Такая коварная болезнь имеет несколько разновидностей и может протекать абсолютно по-разному. Не стоит сразу паниковать, при первых признаках заболевания сразу же обращайтесь к врачу. Ведь при своевременно начатом лечении прогноз болезни довольно благоприятный.
Что такое бронхит
Его можно перепутать с простудой, в этом ошибка многих родителей, и они начинают лечить заболевшего самостоятельно. Этого делать категорически нельзя. При первых признаках воспаления следует обращаться к педиатру.
Причины бронхита у детей
Воспаление в бронхах является вторым по распространенности после пневмонии у детей. Родителей это часто пугает и они начинают пичкать своего малыша лишними лекарствами. Этого делать не надо, самолечение и паника — самый плохой выход из ситуации. При современном развитии медицины у детей лечение происходит успешно и прогноз положительный.
Есть несколько причин развития бронхита у детей:
- грипп и другие вирусы, а также их осложнения: сначала поражается горло, затем болезнь проходит глубже, постепенно доходя до бронхов;
- второй тип причин — относится к бактериальным, встречается он реже, часто возникает при попадании в детский организм инородных предметов, именно они являются проводниками опасных бактерий, из-за которых может развиться воспалительный процесс;
- третья причина — смешанная, она включает в себя первую и вторую причины, порой они могут дополнять друг друга;
- четвёртая причина имеет механическое или аллергическое происхождение, такое как реакция детского организма на агрессивную среду, пыль, табачный дым и прочие вредные факторы;
- причина номер 5 имеет только аллергическое происхождение, что является защитной реакция раздражения дыхательных путей во время сезонного цветения или на шерсть животных.
Для того, чтобы избежать причин появления подобных симптомов у детей, в том числе и совсем маленьких, надо не запускать возникшую простуду, регулярно проветривать помещения, где находятся дети, максимально ограждать их от воздействия вредных факторов. Также в плане профилактики рекомендуется общее закаливание и прием витаминов.
Симптомы бронхита у детей
Подобные симптомы легко можно перепутать с затянувшейся простудой. Полную клиническую картину поможет установить врач, поэтому при затяжных симптомах следует незамедлительно обращаться к врачу.
Следует обратить особое внимание, если при осмотре у специалиста будут обнаружены:
- диффузные сухие хрипы в легких;
- сухой надсадный кашель;
- боль за грудиной и хрипы;
- повышенная температура тела;
- ухудшение аппетита;
- учащенное дыхание.
Дополнить картину могут показания родителей, они могут рассказать о том, выделяется ли мокрота и какого она вида. Её цвет, плотность и количество.
Это может дать полную картину о том, какая разновидность заболевания у малыша. Окончательную ясность в постановку диагноза внесёт рентген.
Для более детального рассмотрения обязательно берут анализ крови, в отдельных случаях по возможности анализ мокроты.
Симптомы острого бронхита. Это очень опасный вид, так как при несвоевременном лечении грозит серьёзными и длительными осложнениями. При таком типе воспаления во всех случаях характерны общая слабость и недомогание.
В первые 2-4 дня температура тела может быть достаточно высокой 38-38,5° градусов, в последующие дни спадает до 37,2-37,5°. Через 5-8 дней кашель из сухого переходит во влажный, с обильным выделением мокроты. Продолжительность этого заболевания составляет до 3 недель.
При несвоевременном лечении может перейти в воспаление лёгких и бронхиолит.
Симптомы обструктивного бронхита. Для этого вида не характерно повышение температуры тела. Наиболее явными признаками является изнуряющий кашель, хриплое, порой со свистом дыхание. Признаки ОРВИ могут появиться на 3-4 день заболевания.
Основными причинами обструктивного бронхита являются аллергические реакции на внешние раздражители. Это может быть реакция на новую подушку, мягкую игрушку, пары красителей во время ремонта или аллергическая реакция на домашних животных.
Терапия сопровождается ограждением больного от источников аллергена.
Виды детских бронхитов
Первый вид бронхита у детей это простой острый бронхит. Причиной возникновения данного типа заболевания чаще всего являются хдамидии и микроплазмы.
Вторая причина его возникновения — это запущенная или недостаточно вылеченная простуда или последствия гриппа.
Следует отметить, что инфекции этого типа могут быть очень опасными, поэтому не стоит их запускать, и при первых признаках немедленно обращаться к врачу.
Обструктивный бронхит имеет свою клиническую картину. Её можно установить не будучи специалистом, для него характерно свистящее дыхание. Наиболее критичный возраст для этой болезни дети младше 5 лет. Такой вид обычно имеет аллергическую природу происхождения.
Это сигнал родителям, что после лечения следует заняться этим вопросом и посетить врача-аллерголога.
Иностранные специалисты этот вид бронхита не выделяют в отдельный тип заболевания, но наши доктора все же обособляют его среди прочих типов, так как он имеет ряд особенных признаков и отдельную природу происхождения.
Бронхиолит — ещё один вид болезни, наиболее часто встречающийся у детей. При нём наблюдается тахикардия и ослабление сердечных ритмов. Температура тела при этом редко бывает повышена. Отделение мокроты затруднительно.
Рецидивирующий бронхит протекает со слабовыраженными клиническими признаками 3-4 раза в год, в последующие 2-3 года. Проходит он чаще всего как обычный острый бронхит, методы лечения такие же.
Любой из этих видов очень опасен, так как при несвоевременном лечении может вызвать серьёзные осложнения, такие как хронический бронхит, воспаление легких и другие тяжёлые диагнозы.
Лечение бронхита у детей
Правильнее всего — своевременная профилактика, своевременное и грамотное лечение простудных инфекций, но если уж случилось так, что малыш заболел, то лечить надо правильно. Перед тем как начать терапию, надо правильно установить тип заболевания, именно от этого будут зависеть методы и сроки выздоровления.
При лечении острой формы применяют комплексный подход . Для облегчения раздражённого горла дают тёплое питьё, молоко с мёдом, подогретую минеральную воду.
При наличии температуры дают антибиотики в детской дозировке, которые следует принимать строго по назначению врача и по строгой схеме. Также обязательно надо давать средства от кашля и разжижающие мокроту средства.
Хорошим помощником будут ингаляции. В тяжёлых случаях показана физиотерапия.
Маленьких детей, которые не умеют сами откашливаться следует периодически переворачивать с боку на бок.
Если этого не делать, они могут подавиться мокротой и глотать её, в следствии чего может наступить интоксикация, в самом худшем случае возможны очень тяжёлые последствия, грудничок может задохнуться.
В этом случае может понадобиться приём антибиотиков, это следует воспринимать как необходимость, так как в столь малом возрасте и родители и врачи стараются не давать детям сильные препараты.
Если при обструктивном бронхите выявлена аллергическая природа заболевания, то для лечения применяют антигистаминные препараты первого поколения. Также для облегчения состояния можно применять спазмолитики, эти препараты должны облегчить спазмирование бронхов. Обычно это проверенные временем «Но-шпа» или «Дротаверин».
Для более успешного лечения обструктивной формы у детей им показан лёгкий массаж грудной и воротниковой зоны, это способствует более эффективному отхождению мокроты.
Разумеется это должен проводить только квалифицированный специалист, чтобы случайно не повредить детский организм.
При массаже категорически нельзя применять эфирные масла, так как это может вызвать аллергическую реакцию, а в данной ситуации, это лишь ухудшит положение. Также по той же причине нельзя делать ингаляции и натирать различными согревающими мазями.
Ещё на время лечения стоит отказаться от продуктов, содержащих красители и консерванты и соблюдать строгую диету. Она не должна быть какой-то особенной, просто следует исключить пищу, которая по мнению медиков может вызвать аллергические реакции ослабленного организма.
В отдельных случаях может понадобиться госпитализация на усмотрение родителей. Ещё одно коварство данной формы заключается в том, что она нередко маскируется под воспаление лёгких. В этом случае от предложенной врачом госпитализации отказываться не стоит.
В стационаре своевременно определят диагноз и проведут должные терапевтические мероприятия.
В остальных формах заболевания терапия существенно не отличается, но всегда надо советоваться с врачом, он даст рекомендации в каждом отдельном случае.
Народные способы лечения
В качестве помощников традиционным медикаментам можно применять средства народной медицины. Полностью они их заменить не смогут, а вот оказать существенную помощь вполне по силам. Вот самые популярные рецепты таких народных средств:
- при тяжёлом кашле хорошо помогает отвар овса;
- сок чёрной редьки давать по 2 чайные ложки перед основными приёмами пищи и на ночь;
- можно приготовить чесночный напиток на основе молока: 4-5 измельчённых зубчика чеснока варятся в молоке, полученный напиток принимать 3-4 раза в день небольшими дозами по 50-70 мл.
Следует обязательно учитывать индивидуальную непереносимость и аллергию на ингредиенты, входящие в состав этих средств. Иначе в случае обструктивного бронхита есть шанс усугубить ситуацию.
При лечении бронхитов часто используют травяные сборы. Они способствуют облегчению кашля и отделению мокроты. Вот несколько наиболее популярных.
1. Необходимо взять 50 гр травы мать-и-мачехи и сварить в 500 мл молока, после чего добавить туда 50 гр сливочного масла, полученный раствор давать больному перед сном по 60-75 мл.
2. Измельчённый лист дягиля заливают водой из расчёта 10 гр травы на 250 мл воды, затем кипятят 10 минут, остужают в течение 2 часов. Можно пить по 1-2 раза в день, лучше утром и вечером.
3. Настои отваров ромашки, коры дуба и сок алоэ помогут в борьбе с бронхитом в комплексе с медикаментозным лечением, а также снимут побочные эффекты от приёма антибиотиков.
Бронхит у детей до года
Общие симптомы у грудных детей:
- повышенная температура тела от 37,5 до 39,5 градусов, которая может держаться несколько дней и сменяться резкими перепадами;
- затруднённое дыхание;
- хрипы;
- одышка и учащённое сердцебиение указывает на тяжёлое протекание болезни;
- резкое ухудшение аппетита.
Для лечения применяют жаропонижающие средства, препараты против кашля, в особых случаях могут назначить антибиотики «Аугментин» и «Цефотаксим», но это бывает в крайних случаях, и самому такое решение принимать нельзя, подобные рекомендации может дать только врач.
К самым явным признакам обструктивного бронхита у грудничков до года относятся:
- свистящие звуки при кашле;
- одышка с напряжением грудной мускулатуры;
- влажный кашель с обильным отделением мокроты;
- повышение температуры наблюдается редко.
Лечение стоит начинать незамедлительно, так как этот тип может осложниться воспалением лёгких. Терапия в таких случаях направлена на то, чтобы восстановить нормальное дыхание у малыша. При лечении можно использовать антибиотики, то только тогда, когда их пропишет врач. В большинстве случаев обходятся глюкозно-солевыми растворами и отхаркивающими средствами.
Бронхиолит — это воспалительный процесс бактериальной этиологии, который поражает самые мелкие бронхи. Основными его признаками являются:
- приступообразный кашель;
- повышенная температура;
- поверхностное дыхание, кряхтящие звуки при нём;
- сухость во рту;
- нарушение сна и аппетита.
Лечат бронхиолит в стационаре, так как дома сложно обеспечить весь комплекс терапевтических мероприятий.
Можно ли использовать антибиотики для лечения детского бронхита
В терапии у детей часто применяют антибиотики, особенно в тяжёлых случаях, но делать это нужно только после консультации с лечащим врачом. Они могут быть опасны для нежного детского организма и в большинстве случаев стараются обходиться без них.
Хотя есть такие ситуации, где они могут оказать значительную помощь для скорого выздоровления. Если температура тела значительно повышена до 38,5 градусов и выше и держится несколько дней не спадая, то придётся прибегнуть к помощи сильных препаратов.
Основными критериями для назначения антибиотиков детям являются:
- высокая температура, которая держится несколько дней;
- выраженный токсикоз;
- сильная одышка;
- если при анализе крови выявлено повышение уровня лейкоцитов.
Наиболее популярными средствами являются проверенные детские препараты:
1. «Умаклор» — эффективное средство, обладающие противомикробным и антибактериальным действием. К побочным эффектам относятся тошнота, рвота, расстройство желудка и головная боль. Препарат противопоказан детям до года.
2. Ципрофлоксацин, это препарат, относящийся к группе фторхинолонов. Обладает мощным антибактериальным действием. Среди побочных эффектов могут быть тошнота, головная боль и расстройство желудка.
3. Амоксициллин — это препарат относящийся к группе пенициллинов. Даёт очень хороший результат в лечении детских бронхитов. Лечение таким препаратом должно походить под чутким контролем врача. Из побочных эффектов можно ожидать расстройства желудка, а также нервной системы, при появлении подобных симптомов приём прекращают.
4. Эритромицин — старое проверенное средство, доказавшее свой эффект в борьбе с подобными заболеваниями. В отличии от большинства препаратов не вызывает аллергических реакций со стороны желудка, но они возможны в виде высыпаний на коже. Не стоит этого бояться, это быстро проходит после окончания приёма лекарства.
Курс лечения антибиотиками в зависимости от тяжести и течения заболевания составляет 10-14 дней.
При проявлении побочных эффектов, следует немедленно сообщить об этом врачу. Он может отменить или заменить на аналогичное, а также назначить дополнительные препараты, способные снизить активность их проявления.
Профилактика детского бронхита
Для профилактики бронхита у детей надо не запускать простудные заболевания и не допускать их осложнений. Следует не подвергать малышей сквознякам. Также следует оградить их от воздействия табачного дыма и вредных испарений, к примеру, если дома идёт ремонт, то не следует дышать пылью, парами красок и лаков.
В тоже время не следует слишком оберегать детей от всего, своевременное и разумное закаливание укрепит сопротивляемость организма болезням и общее состояние здоровья. Закаливание рекомендуется начинать с 5-7 лет. Также рекомендовано давать витамины и выбирать только полезные продукты питания.
Если соблюдать рекомендации врача и не заниматься самолечением, то это неприятное заболевание можно полностью вылечить за 10-20 дней, в зависимости от стадии течения, клинической картины и общего состояния организма. Следует учитывать и возраст пациентов, так как не все средства можно принимать самым маленьким из них. Удачи вам и вашей крохе, не болейте.
Источник: http://antritishelp.ru/bronxit-u-detej

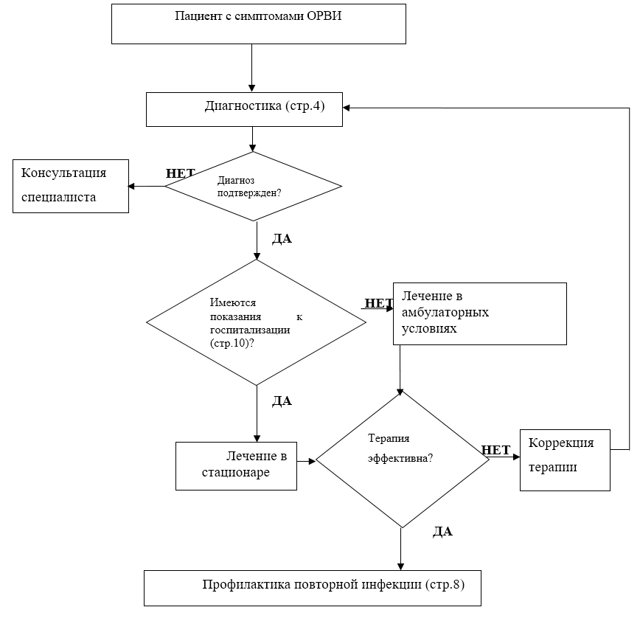 Алгоритм ведения пациента МКБ 10: J00/ J02,9/ J04,0/ J04,1/ J04,2/ J06,0/ J06,9. Год утверждения (частота пересмотра): 2016 (пересмотр каждые 3 года). ID: КР25. Профессиональные ассоциации.
Алгоритм ведения пациента МКБ 10: J00/ J02,9/ J04,0/ J04,1/ J04,2/ J06,0/ J06,9. Год утверждения (частота пересмотра): 2016 (пересмотр каждые 3 года). ID: КР25. Профессиональные ассоциации.